【解説付き】111回薬剤師国家試験 問286~問345 実践 病態・法規・実務 解答解説

問286,287


解答・解説
問286
正答:2,5
1:× 脈拍が整(90拍/分)であり、不整脈の既往もないため、心房細動などに起因する心原性脳塞栓症の可能性は低いです。
2:○ 運動神経や感覚神経は延髄で左右交差するため、右半身の麻痺や痺れといった症状は、左大脳半球の障害(梗塞)を示唆しています。
3:× 検査結果に「頭蓋内出血は認められなかった」と明記されているため、脳動脈瘤破裂(くも膜下出血)は完全に否定されます。
4:× 脳梗塞の急性期には、虚血によって脆弱になった血管が血流再開時に破綻し、病巣に出血を伴う「出血性梗塞」を起こすリスクが常に存在します。
5:○ 「昨夜、右手に力が入りにくくなり、しばらくすると回復した」というエピソードは、短時間(通常24時間以内)で局所神経症状が消失する一過性脳虚血発作(TIA)の典型的な症状です。
問287
正答:1,2,3(国試ではいずれか2つで正答とし採点された。)
1:○ 発症から4.5時間以内ですあり、血栓溶解薬を使用する可能性があります。ただし、アルテプラーゼ(遺伝子組換え)静注療法は、収縮期血圧185 mmHg以上または拡張期血圧110 mmHg以上の患者には頭蓋内出血リスクが高いため降圧を行いつつ使用するのが望ましいです。
2:○ エダラボンはフリーラジカル消去作用を持つ脳保護薬であり、発症後24時間以内の脳梗塞急性期に適用されます。
3:○ オザグレルナトリウムはトロンボキサンA2合成酵素を阻害して血小板凝集を抑制する薬で、発症後5日以内の脳血栓症(心原性脳塞栓症を除く)急性期に適用されます。本患者はTIA先行の非心原性が疑われるため適切です。
4:× ダビガトランエテキシラートメタンスルホン酸塩は直接的トロンビン阻害薬(DOAC)であり、非弁膜症性心房細動による心原性脳塞栓症の「発症抑制(予防)」に経口投与で用いられます。急性期の治療薬ではありません。
5:× ファスジル塩酸塩水和物はRhoキナーゼ阻害薬であり、くも膜下出血術後の脳血管攣縮およびそれに伴う脳虚血症状の改善に用いられます。脳梗塞急性期の適応はありません。
問288,289


解答・解説
問288
正答:2,3
1:× 患者は「月に1回程度の機会飲酒」であり、肝機能検査値(γ-GTP等)も正常範囲内であるため、アルコール依存の可能性は極めて低いです。
2:○ 加齢(高齢)は、せん妄の主要な準備因子(発症リスク因子)の一つです。本患者は76歳であり、リスク因子に該当します。
3:○ 患者は他院から「フルボキサミンマレイン酸塩錠(抗うつ薬)」を処方されており、うつ病などの精神疾患の既往があることが推測されます。精神疾患はせん妄の準備因子となります。
4:× 検査値において、血清クレアチニン 0.75 mg/dL、BUN 17.0 mg/dL、eGFR 76.7 mL/min/1.73 m² であり、明らかな腎機能障害は認められません。
5:× 検査値において、AST 21 IU/L、ALT 20 IU/L、γ-GTP 22 IU/L であり、明らかな肝機能障害は認められません。
問289
正答:3
1:× ラメルテオンは、主にCYP1A2によって代謝されます。患者が服用しているフルボキサミンはCYP1A2を強力に阻害するため、ラメルテオンの血中濃度が著しく上昇するおそれがあり、両剤の併用は禁忌です。
2:× フルニトラゼパムはベンゾジアゼピン系睡眠薬です。ベンゾジアゼピン系薬剤はせん妄を誘発・悪化させるリスクが高いため、せん妄発症リスクのある高齢者には不適切です。
3:○ レンボレキサントはオレキシン受容体拮抗薬であり、ベンゾジアゼピン系や非ベンゾジアゼピン系(Z薬)と比較してせん妄を誘発するリスクが低く、高齢者の不眠に対する睡眠導入剤として適切です。
4:× ゾルピデム酒石酸塩は非ベンゾジアゼピン系睡眠薬(Z薬)ですが、ベンゾジアゼピン系と同様にGABA受容体に作用するため、せん妄リスクを高める可能性があり推奨されません。
5:× 患者はシタグリプチン(DPP-4阻害薬)を服用しており、空腹時血糖とHbA1cの値からも糖尿病であると判断できます。クエチアピンフマル酸塩は、著しい血糖値の上昇から糖尿病性ケトアシドーシス等を起こすリスクがあるため、糖尿病患者には禁忌です。
問290,291


解答・解説
問290
正答:1,5
1:○ 酸化マグネシウムは塩類下剤(浸透圧性下剤)であり、腸管からの吸収が少なく、妊娠中や授乳中の便秘に対しても比較的安全に使用できるため、本患者に推奨する薬として適切です。
2:× ロペラミドは腸管の運動を抑制する止瀉薬(下痢止め)であり、便秘の患者には症状を悪化させるため不適切(禁忌)です。
3:× ロキソプロフェンは非ステロイド性抗炎症薬(NSAIDs)です。NSAIDsは妊娠後期の使用により胎児の動脈管収縮・早期閉鎖などを引き起こすリスクがあり、市販薬でも妊娠中・妊娠の可能性がある時期の使用は推奨されません。
4:× イブプロフェンもNSAIDsであり、ロキソプロフェンと同様の理由から、妊娠中から授乳期まで安全に使用したいという本患者の希望には沿いません。
5:○ アセトアミノフェンは中枢性の解熱鎮痛薬であり、NSAIDsに見られるような胎児の動脈管への影響が少なく、妊娠中や授乳中でも痛みに応じて比較的安全に使用できる鎮痛薬として適切です。
問291
正答:1,4
1:○ 子宮内膜症は月経を繰り返すことで進行する疾患です。そのため、妊娠・出産の経験がない(月経が長期間休止する期間がない)ことは、月経回数の増加につながり、発症のリスク因子となります。
2:× 子宮内膜症の病変組織は、黄体ホルモン(プロゲステロン)ではなく、卵胞ホルモン(エストロゲン)の作用(依存性)によって増殖します。
3:× 子宮内膜症は、本来子宮内腔にあるべき子宮内膜様組織が、子宮内腔「以外」の場所(卵巣、ダグラス窩、腹膜、腸管など)で発生・増殖する疾患です。
4:○ 異所性に発生した子宮内膜組織も、正常な子宮内膜と同様に月経周期に合わせて増殖と剥離・出血を繰り返します。血液が排出されずに貯留することで炎症や周囲との癒着を引き起こすため、月経を重ねるごとに疼痛が悪化する傾向があります。
5:× 子宮内膜症(特に卵巣に発生するチョコレート嚢胞)は、「卵巣がん(明細胞がんや類内膜がん)」への悪性転化リスクが高いことが知られています。子宮体がんの合併リスクが特異的に高いわけではありません。
問292,293


解答・解説
問292
正答:3,5
1:× LVEF(左室駆出率)が60%と正常に保たれており、BNP(脳性ナトリウム利尿ペプチド)も17.2 pg/mLと基準値内です。さらに下肢浮腫も認められないことから、心不全は否定的です。
2:× 検査値において、血清リン(P)4.4 mg/dL、補正カルシウム(Ca)8.7 mg/dL、intact-PTH 50 pg/mLと、いずれも基準値内や良好な範囲にコントロールされており、現在明らかな骨代謝異常は認められません。
3:○ 鉄利用の指標となるトランスフェリン飽和度(TSAT)が15%であり、基準値(20〜30%)を下回っています。フェリチン値も低めであり、鉄欠乏状態(鉄代謝異常)であると判断できます。
4:× AST 25 IU/L、ALT 15 IU/Lと肝機能検査値は正常範囲内であり、肝不全を示す所見はありません。
5:○ ヘモグロビン(Hb)値が 7.6 g/dL と著明に低下しており、高度な貧血状態です。背景疾患(慢性腎不全)や鉄代謝異常の所見から、腎性貧血および鉄欠乏性貧血を呈していると考えられます。
問293
正答:4,5
1:× 現在の血圧は 128/72 mmHg であり、慢性腎臓病(CKD)患者の降圧目標を達成しています。脈拍も 75 拍/分と安定しているため、降圧薬であるカルベジロール錠を増量する必要はありません。
2:× 現在の血清リン値は 4.4 mg/dL であり、現在服用中の炭酸ランタンによって良好にコントロールされているため、リン吸着薬を増量する必要はありません。
3:× 血圧が目標値内で良好にコントロールされているため、新たな降圧薬(カルシウム拮抗薬)であるニフェジピン徐放錠を追加する必要はありません。
4:○ TSATが15%と鉄欠乏状態にあるため、鉄剤であるクエン酸第一鉄ナトリウム錠を追加し、鉄の補充を行うことが適切です。腎性貧血治療において、鉄欠乏がある場合は造血刺激薬等を使用する前に(あるいは同時に)鉄を補充することが推奨されます。
5:○ Hb値が 7.6 g/dL と著しく低下しており、腎性貧血の治療介入が必要です。造血を促進するHIF-PH阻害薬であるロキサデュスタット錠を追加することは、本患者の病態に応じた適切な処方提案です。
問294,295



解答・解説
問294
正答:2,4
1:× エンパグリフロジン(SGLT2阻害薬)は、尿中への糖排泄を促進するため多尿となりやすく、シックデイ時(嘔吐や下痢で水分摂取が困難な状態)には脱水症や正常血糖ケトアシドーシスのリスクが高まります。そのため、シックデイでは原則として服用を中止(休薬)する必要があります。
2:○ メトホルミン(ビグアナイド薬)は、脱水状態や胃腸障害があるシックデイ時に服用を継続すると、重大な副作用である乳酸アシドーシスの発症リスクが高まります。そのため、シックデイでは原則として服用を中止(休薬)する必要があります。
3:× 食事が十分に摂れない場合でも、生命維持のために基礎インスリン(インスリングラルギン)の注射は継続する必要があります。自己判断でインスリン注射をすべて中止すると、著しい高血糖や糖尿病ケトアシドーシスを引き起こす危険性があります。食事量に応じて追加インスリン(インスリンリスプロ)の量は調整しますが、「どちらも注射しない」という指導は誤りです。
4:○ シックデイ時には、インスリン作用の不足などにより脂肪の分解が進み、血中や尿中にケトン体が増加する「糖尿病ケトアシドーシス」を発症しやすくなります。早期発見のために、試験紙を用いて尿ケトン体をこまめに確認することは適切な対応です。
5:× シックデイで食欲がない場合でも、エネルギー不足によるケトン体の産生(飢餓ケトーシス)を防ぐため、消化が良く口当たりの良いもの(おかゆ、うどん、果汁、アイスクリームなど)で、水分とともに「炭水化物」を摂取するように努めることが推奨されます。摂取を控えるのは不適切です。
問295
正答:1,4
1:○ 胃腸炎の症状が消失し、普段通りの食事が摂取可能となっていることから、シックデイ(急性疾患時)の状態は脱したと判断できます。脱水のリスクが低下しているため、SGLT2阻害薬であるエンパグリフロジンの服用は継続(再開)することが適切です。
2:× シックデイを脱しており、以前の検査値から腎機能も保たれていることがわかります。HbA1cが8.0%と悪化している現状において、インスリン抵抗性改善薬であるメトホルミンを減量する積極的な理由はなく、不適切です。
3:× 血糖自己測定(SMBG)の結果を見ると、朝食前112 mg/dL、夕食前105 mg/dL、就寝前127 mg/dLと、基礎インスリンが担う空腹時・食前の血糖値は比較的良好にコントロールされています。ここで基礎インスリンであるインスリングラルギンを増量すると、低血糖を招くおそれがあるため不適切です。(※受診時の空腹時血糖180 mg/dLは単回の一過性上昇の可能性が高く、持続的なSMBGの記録を優先して評価します)
4:○ 血糖自己測定の結果において、朝食前112 mg/dLに対し、朝食後252 mg/dLと、朝食後に著しい高血糖(スパイク)を起こしています。この急激な上昇を抑えるために、朝食直前の追加インスリン(インスリンリスプロ)を増量することが適切な治療強化となります。
5:× 血糖自己測定の結果において、夕食前105 mg/dLから夕食後163 mg/dLへの上昇にとどまっており、食後血糖値の一般的な管理目標(180 mg/dL未満)を満たしています。したがって、夕食直前のインスリンリスプロを増量する必要はありません。
問296,297


解答・解説
問296
正答:1,3
1:○ 血液検査において、ハウスダストに対する特異的IgE抗体が陽性であることから、ダニやハウスダストなどの特定のアレルゲンに対してIgE抗体を介して引き起こされる「アトピー型」の気管支ぜん息であると判断できます。
2:× 1秒量(FEV1)および1秒率(FEV1%)の低下がみられ、%肺活量(%VC)が基準範囲内であるという呼吸機能検査の所見は、気道狭窄を伴う気管支ぜん息に特有の「閉塞性換気障害」を示しています。肺の膨らみが悪くなる「拘束性換気障害」ではありません。
3:○ 気管支ぜん息の発作時には、気道が狭窄することによって、呼吸(特に息を吐く時)に伴い「ヒューヒュー」「ゼーゼー」という高音の連続性ラ音である笛音(てきおん)が聴取されます。
4:× シアル化糖鎖抗原(KL-6)は、肺胞上皮細胞の障害を反映するマーカーであり、主に間質性肺炎の診断や病勢評価に用いられます。気管支ぜん息で特異的に高値を示すものではありません。
5:× アトピー型の気管支ぜん息は、主にアレルギー性炎症を基盤としており、気道や喀痰中では好中球ではなく「好酸球」が増加するのが特徴です。
問297
正答:3,4
1:× 処方1(アドエアディスカス)は、粉末状の薬剤を患者自身の吸う力で肺に届けるドライパウダー吸入器(DPI)です。薬剤を気管支の奥まで到達させるために、「速く深く」吸い込むように指導する必要があります。「浅く」は誤りです。
2:× 処方1の薬剤には副腎皮質ステロイド(フルチカゾン)が含まれています。口腔内に付着したステロイドによる局所的な副作用(口腔カンジダ症や嗄声など)を予防するため、吸入後は必ず「うがい」をするように指導します。
3:○ 処方2のモンテルカストチュアブル錠はロイコトリエン受容体拮抗薬であり、気道の炎症を抑えて発作を予防するための長期管理薬(コントローラー)です。即効性はないため、すでに起きているぜん息発作を速やかに鎮める効果(リリーバーとしての役割)はありません。
4:○ 処方3(プロカテロール塩酸塩水和物エアゾール)は加圧噴霧式定量吸入器(pMDI)であり、薬剤が懸濁液の状態でボンベに充填されています。有効成分を均一に噴霧するために、使用前には必ず「よく振る」必要があります。
5:× 処方3の薬剤(pMDI)のアダプター(マウスピース)部分は、噴霧口の目詰まりを防ぎ清潔に保つために、週に1〜2回程度ボンベから外し、流水で水洗いをして完全に自然乾燥させることが推奨されています(※金属のボンベ部分は水洗い不可です)。水洗いしないというのは誤りです。
問298,299


解答・解説
問298
正答:2,4
1:× 膀胱に感染性炎症(急性膀胱炎など)がある場合、頻尿に加えて排尿痛や尿の混濁、残尿感などの症状を伴うことが一般的です。本患者の「急に我慢できないような尿意(尿意切迫感)」を主訴とする症状は、過活動膀胱(OAB)に特徴的です。
2:○ 患者は「急に我慢できないような尿意を覚える」と訴えていることから、膀胱に尿が溜まったことを大脳に伝える知覚神経(求心路)は正常に機能しており、求心路障害(知覚の低下・麻痺)は起きていません。
3:× 過活動膀胱は、膀胱が勝手に収縮してしまい尿をうまく溜められない「蓄尿障害」ですが、尿を排出する機能自体は保たれているため、通常は残尿を伴いません。
4:○ 過活動膀胱の病態の一つとして、加齢や脳血管の隠れ梗塞などにより、大脳から橋の排尿中枢へ送られる「排尿を我慢しなさい」という抑制性のシグナルが弱まることで、膀胱の排尿筋が不随意に収縮してしまうこと(排尿筋過活動)が挙げられます。
5:× 咳やくしゃみなど、腹圧の上昇に伴って尿が漏れるのは「腹圧性尿失禁」です。本患者の症状は、尿意切迫感に伴う「切迫性尿失禁」を疑う所見です。
問299
正答:4,5
1:× プロピベリン塩酸塩の服用において、喫煙歴が直接的な禁忌や重大な副作用の誘発に関与するという明確な根拠はありません。
2:× プロピベリン塩酸塩は光線過敏症を特に引き起こしやすい薬剤ではなく、既往歴の確認優先度は低いです。
3:× プロピベリン塩酸塩とグレープフルーツジュースとの間に、重大な薬物相互作用は報告されていません。
4:○ プロピベリン塩酸塩は抗コリン作用を持つため、膀胱の排尿筋を弛緩させます。すでに排尿困難(前立腺肥大症など)がある患者に使用すると、症状を悪化させて尿閉(尿が全く出なくなる状態)を引き起こすおそれがあるため、販売前に必ず確認する必要があります(市販薬では「してはいけないこと」に該当します)。
5:○ 抗コリン作用によって瞳孔括約筋が弛緩して散瞳が起こると、眼内液(房水)の出口である隅角が狭くなり、急激な眼圧上昇を招くおそれがあります。そのため、緑内障(特に閉塞隅角緑内障)の患者には禁忌となっており、事前の確認が必須です。
問300,301


解答・解説
問300
正答:2,3
1:× ブデソニド腸溶性顆粒充填カプセルは局所作用型の副腎皮質ステロイドであり、クローン病の「寛解導入」に用いられます。長期投与によりステロイド特有の副作用リスクが高まるため、症状が改善した後の「寛解維持」目的での長期的継続は推奨されません。
2:○ ペンタサ錠は、有効成分のメサラジンが小腸から大腸にかけて時間依存的に徐々に放出されるようコーティングされた放出調節製剤(徐放性製剤)です。粉砕したり噛み砕いたりすると徐放性が失われ、病変部に有効成分が届く前に上部消化管で吸収されてしまうため、そのまま服用する必要があります。
3:○ エレンタール配合内用剤は、消化過程を必要としないアミノ酸を窒素源とする成分栄養剤です。脂肪分を極めて微量しか含んでいないため、すい臓や胆のうへの刺激が少なく、腸管を安静に保つことができるためクローン病の栄養療法に適しています。
4:× エレンタール配合内用剤は栄養状態の改善や腸管安静を目的とした栄養剤であり、下痢を直接的に止める薬理作用(止瀉作用)はありません。むしろ、高浸透圧であるため、高濃度のものを急激に投与すると浸透圧性下痢を引き起こすおそれがあります。
5:× クローン病の食事療法では、腸管への物理的刺激を避け、消化の負担を減らすために「低脂肪・低残渣(食物繊維が少ない)」食が基本とされています。食物繊維を多く含むメニューは腸管の狭窄部を詰まらせるリスク等があるため不適切です。
問301
正答:1,4
1:○ クローン病は、口腔から肛門までの全消化管に非連続性の病変を形成する「慢性」の炎症性疾患(肉芽腫性炎症)です。本患者の検査値においてもCRPが 1.5 mg/dL と基準値を上回っており、体内に炎症が存在していることが示されています。
2:× 本患者のヘモグロビン(Hb)値は 14.1 g/dL であり、成人男性の基準値内に収まっています。したがって、現時点で明らかな貧血症状はみられません。
3:× 本患者は「反復する下痢」を主訴としており、腸管の内容物は通過しています。腹痛は認められますが、排便や排ガスが完全に停止するような明らかな腸閉塞(イレウス)を疑う所見は記載されていません。
4:○ 軽症〜中等症のクローン病の寛解導入には、まず5-アミノサリチル酸(5-ASA)製剤(メサラジン等)や局所作用型ステロイド(ブデソニド等)が用いられます。これらの治療が無効な場合や症状が悪化した場合には、より強力な全身性ステロイド(プレドニゾロンなど)の内服や、生物学的製剤(抗TNF-α抗体など)へのステップアップが検討されます。
5:× クローン病は原因が完全に解明されていない指定難病であり、現在の薬物療法や栄養療法では根本的な「完治」を期待することはできません。治療の最大の目標は、症状が落ち着いた状態(寛解)を長く維持し、患者のQOL(生活の質)を保つことです。
問302,303


解答・解説
問302
正答:1,5
1:○ 処方1(カデックス軟膏)の基剤であるマクロゴールは水溶性基剤であり、吸水作用に優れているため、黄色期にみられる滲出液の多い患部の治療に適しています。
2:× 処方1の効果が不十分だったから変更したわけではありません。処方1により黄色期の感染や過剰な滲出液がコントロールされて「赤色期(肉芽形成期)」へと病期が進行(改善)したため、治癒段階に合わせて肉芽形成を促す処方2へと変更されたと考えられます。
3:× 褥瘡の治療および悪化予防において、患部への持続的な圧迫は絶対的な禁忌です。一定の体位を保つのではなく、2時間おきなどの定期的な「体位変換」除圧を行うことが必須です。
4:× この記述は、壊死組織を溶かして除去するタンパク分解酵素製剤(ブロメライン軟膏など)に関する注意点です。トレチノイントコフェリルは肉芽形成促進薬であり、壊死組織除去の目的では使用されず、この注意書きにも該当しません。
5:○ 処方2(トレチノイントコフェリル軟膏)は、肉芽形成促進作用および血管新生促進作用を有しており、赤色期の褥瘡における治癒を促す目的で使用される適切な薬剤です。
問303
正答:1,4
1:○ 褥瘡の白色期(上皮化期)は、赤色期で形成された良質な肉芽組織の上に、創縁から表皮細胞が遊走・増殖して皮膚の「上皮化」が進み、肉芽組織が収縮して創面が閉鎖していく時期です。
2:× 褥瘡の治癒過程は、黒色期(壊死期)→ 黄色期(感染・滲出期)→ 赤色期(肉芽形成期)→ 白色期(上皮化期)という順序で進行します。改善して黒色期に逆戻りすることはありません。
3:× 積極的に壊死組織を除去する薬剤(ブロメライン軟膏など)や治療法を適用するのは、壊死組織が存在する「黒色期」や「黄色期」です。上皮化が進む白色期には不適切です。
4:○ 滲出液が少ない白色期においては、創面が乾燥すると上皮化が阻害されるため、患部の乾燥を防ぎ保護する(湿潤環境を保つ)目的で、油脂性基剤や乳剤性基剤(W/O型など)を含む外用薬を使用するのが適しています。
5:× デブリードマン(外科的壊死組織切除)は、感染の温床となる壊死組織を速やかに取り除くために「黒色期」や「黄色期」に行われる処置です。治癒最終段階である白色期には実施されません。
問304,305


解答・解説
問304
正答:1,3
1:○ ドキソルビシン塩酸塩は、累積投与量が多くなると重篤な心筋障害(うっ血性心不全など)を起こすリスクが高まります。そのため、生涯の累積総投与量が 500 mg/m2 以下になるように厳重に管理する必要があります。
2:× シスプラチン注射液は、冷蔵庫などの冷所で保存すると結晶が析出してしまうため、室温で保存する必要があります。
3:○ シスプラチンは光によって分解されやすいため、直射日光を避ける必要があります。点滴投与が長時間に及ぶ場合には、点滴ボトルやルートを遮光して投与します。
4:× 本患者に行われるような大量メトトレキサート療法(12 g/m2など)では、通常数時間かけて点滴静注を行います。10分以内といった短時間での急速投与は行いません。
5:× 大量メトトレキサート療法では、薬剤が尿細管内で結晶化して重篤な腎障害を引き起こすリスクがあります。これを防ぐためには、十分な補液(水分補給)を行い尿量を確保することが必須であり、水分の摂取量を制限するのは禁忌です。
問305
正答:1,4
1:○ 大量メトトレキサート療法による腎障害(尿細管でのメトトレキサートの結晶析出)を予防するためには、尿をアルカリ性に保つことが重要です。その目的で、炭酸脱水酵素阻害薬であるアセタゾラミドや、炭酸水素ナトリウムなどが投与されます。
2:× セベラマーは高リン血症の治療に用いられるリン吸着薬であり、MAP療法の副作用予防には使用されません。
3:× トリクロルメチアジドはチアジド系利尿薬であり、高血圧や浮腫の治療に用いられます。MAP療法の特異的な副作用予防としては用いられません。
4:○ 大量メトトレキサート療法では、正常細胞への過剰な葉酸代謝阻害による重篤な骨髄抑制や粘膜障害などの副作用を防ぐため、メトトレキサート投与終了後に「ホリナートカルシウム(ロイコボリン)」を投与して正常細胞を救済する(ロイコボリンレスキュー)ことが必須です。
5:× メスナは、シクロホスファミドやイホスファミドといったオキサザホスホリン系抗悪性腫瘍薬による特有の副作用である「出血性膀胱炎」を予防するために使用されます。MAP療法に含まれる薬剤の副作用予防には用いられません。
問306,307


解答・解説
問306
正答:2,3
1:× 処方された薬剤の成分などを変更する場合、たとえ過去に同様の疑義照会や変更の実績があったとしても、その都度、処方箋を交付した医師に疑義照会を行い、同意を得る必要があります(薬剤師法第23条)。薬剤師の自己判断のみで変更することは法律上認められていません。
2:○ 薬剤師法第23条において「薬剤師は、処方せん中に疑わしい点があるときは、その処方せんを交付した医師、歯科医師又は獣医師に問い合わせて、その疑わしい点を確かめた後でなければ、これによつて調剤してはならない」と定められており、厳格な疑義照会義務が課せられています。
3:○ 疑義照会によって処方内容等に変更が生じた場合、薬剤師は処方箋に「変更内容、照会先、照会日時および回答内容」を記入する義務がありますが(薬剤師法施行規則第16条)、その修正内容について医師から改めて署名や記名押印を受け直す必要はありません。
4:× 調剤報酬点数表において、薬学的知見に基づく疑義照会によって処方変更がなされ、結果的に重複投薬や相互作用などが回避された場合には「重複投薬・相互作用等防止加算」を算定することができます。
5:× 薬剤師法第23条により、疑義照会は原則として「その処方せんを交付した医師等」に直接行わなければなりません。処方医が不在であるという理由だけで、無条件に同じ医療機関の別の医師の回答をもって処方変更を行うことはできません。(※緊急時や事前合意がある場合などの例外的な運用はありますが、法規の基本原則としては不適切です)
問307
正答:2,4
1:× 処方1(シンバスタチン)の作用に影響を与え、相互作用を引き起こす原因となるのはカルボシステインではありません。
2:○ お薬手帳に記載されている「クラリスロマイシン」は、薬物代謝酵素であるCYP3A4を強力に阻害します。処方1のシンバスタチンは主にCYP3A4で代謝されるため、併用するとシンバスタチンの血中濃度が著しく上昇し、横紋筋融解症などの重篤な副作用リスクが高まります(併用禁忌)。そのため、CYP3A4ではなく主にCYP2C9で代謝される処方2の「フルバスタチン」へ変更されました。
3:× フルバスタチンをはじめとするスタチン系薬剤は「HMG-CoA還元酵素阻害薬」であり、肝臓におけるコレステロールの「合成を阻害する」作用を持ちます。コレステロールの「排泄を促進する」作用ではありません(排泄促進は陰イオン交換樹脂などの作用です)。
4:○ グレープフルーツジュースは、小腸のCYP3A4を阻害する成分(フラノクマリン類)を含んでいます。シンバスタチンであれば影響を受けますが、変更後のフルバスタチンは主にCYP2C9で代謝されるため、グレープフルーツジュースによる相互作用の影響は受けにくく、特段の注意喚起はされていません。
5:× フルバスタチンは、酸化マグネシウムなどの制酸剤との同時服用によって吸収が著しく低下するといった重大な相互作用は報告されていません。時間をずらして服用するよう指導する必要があるのは、ロスバスタチンなど一部の他のスタチン系薬剤です。
問308,309


解答・解説
問308
正答:1,3
1:○ 認知症などにより服薬アドヒアランスの低下がみられる患者に対し、離れて暮らす家族(息子)に電話での毎日の服薬確認を依頼・提案することは、有効な服薬支援の手段の一つとして適切です。
2:× 処方された薬剤を薬剤師の自己判断のみで配合錠に変更することは、薬剤師法第23条(疑義照会義務)に違反するため不適切です。変更には必ず処方医への疑義照会と同意が必要です。
3:○ 服用時点が多いことは飲み忘れ(アドヒアランス低下)の大きな原因となります。処方2の薬剤(アロプリノール、ナフトピジル)は1日1回の服用であり、昼食後から朝食後へ変更しても薬効に大きな支障はないため、服用時点を朝に集約して服薬の負担を減らす提案を医師に行うことは適切です。
4:× 検査値において尿酸値が 10.1 mg/dL と著しく高く(基準値は一般的に 7.0 mg/dL 以下)、高尿酸血症のコントロールが不良な状態です。そのため、尿酸生成抑制薬であるアロプリノールの中止を提案することは不適切です。
5:× 患者自身が「睡眠はよくとれており体調には問題ありません」と述べているため、不眠症治療薬であるスボレキサントを増量する理由がなく、提案は不適切です。
問309
正答:2,5
1:× 薬剤師法第25条の2第2項に基づく「継続的把握および薬学的指導(フォローアップ)」を実施するにあたり、都道府県知事への事前の申請や登録は必要ありません。これは薬剤師の基本的な法的義務として定められています。
2:○ 薬剤師による服用期間中のフォローアップは、薬剤師法に基づく薬剤師自身の義務です。したがって、実施にあたって処方医の指示を必要とするものではありません。
3:× フォローアップによって服薬アドヒアランスの低下が確認された場合でも、薬剤師が患者に直接「用法用量の変更」を指示することは、医師の処方権を侵す行為となるためできません。医師へ情報提供を行い、処方変更の提案等を行うのが正しい対応です。
4:× 薬剤師による継続的なフォローアップの方法として、患者が再度来局した際に行うだけでなく、電話や情報通信機器(オンライン等)を用いて状況を確認することは制度上認められており、適切な手段です。
5:○ 服薬期間中に電話等で適切なフォローアップを実施した場合であっても、薬剤師法第25条の2第1項に基づく「調剤時の服薬指導」の義務が免除されるわけではありません。次回調剤時にも、改めて現在の状況等を確認した上で服薬指導を行う必要があります。
問310,311


解答・解説
問310
正答:1,5
1:○ 薬局で薬局製剤(薬局製造販売医薬品)を製造し販売するためには、薬局開設の許可に加えて、「薬局製造販売医薬品製造業の許可」および「薬局製造販売医薬品製造販売業の許可」を都道府県知事(または保健所設置市等の長)から受ける必要があります。
2:× 薬局製造販売医薬品は、調剤室以外の場所(薬局内の情報提供を行う場所や陳列設備など)に貯蔵・陳列して販売することが可能です。調剤室に限定されるわけではありません。
3:× 薬局開設の許可を受けていれば医薬品を販売することができるため、別途「医薬品の販売業(店舗販売業など)の許可」を受ける必要はありません。
4:× 薬局製造販売医薬品は、一般用医薬品(第1類・第2類・第3類)や要指導医薬品とは異なる独自の区分であるため、第3類医薬品として販売することはありません。
5:○ 製造物責任法(PL法)における「製造物」とは「製造又は加工された動産」と定義されています。薬局で製造した薬局製剤はこれに該当するため、製造物責任法の対象となります。
問311
正答:3
1:× 漢方薬の煎じ薬は、胃内に食物がない状態の方が有効成分の吸収が良いため、一般的に「食間」または「食前」に服用します。「食直前」は誤りではありませんが、本指針の規定としては「食間」が標準です。
2:× 「食直後」の服用は、食物と混ざって吸収が遅れたり低下したりする可能性があるため、一般的な漢方煎じ薬の用法としては適していません。
3:○ 薬局製剤指針において、生薬(刻み)を用いた煎じ薬の基本的な用法は「水約500mLを加えて、半量ぐらいまで煎じつめ、煎じかすを除き、煎液を3回に分けて食間に服用する」と定められています。
4:× 水を20分の1(約25mL)になるまで煎じつめると水分がほとんどなくなり、焦げ付いてしまうため誤りです。
5:× 煎じつめる量(20分の1)および服用のタイミング(食直後)のどちらも不適切です。
6:× 服用タイミング(食間)は正しいですが、煎じつめる量(20分の1)が誤りです。
問312,313


解答・解説
問312
正答:2,5
1:× 一般用医薬品の尿糖検査薬に用いられる試験紙は、酵素反応(グルコースオキシダーゼ法など)を利用しており、尿中の「ブドウ糖(グルコース)」に特異的に反応して発色します。果糖やガラクトースなど他の糖には反応しません。
2:○ 尿道の出口付近には雑菌や分泌物が付着している可能性があるため、出始めの尿は検査紙にかけず(または採取せず)、途中の尿である「中間尿」を用いるのがより正確な検査を行うための基本です。
3:× 採取した尿を長時間室温で放置すると、混入した細菌によって尿中のブドウ糖が分解され、本来尿糖が出ているのに結果が陰性になってしまう(偽陰性)おそれがあります。検査は採尿後速やかに実施する必要があります。
4:× 尿検査紙を尿に浸す時間は、製品によって異なりますが通常は1〜2秒程度です。長時間浸すと試薬成分が溶け出してしまい、正しい判定ができなくなります。
5:○ 一般用検査薬はあくまで健康状態の目安を知るためのスクリーニング検査であり、確定診断を行うものではありません。陽性が出た場合は自己判断せず、速やかに医療機関を受診し医師の診断を仰ぐよう指導することが必須です。
問313
正答:1,3
1:○ 尿糖検査薬は一般用検査薬であり、本製品は「第2類医薬品」に分類されます。第2類医薬品の販売・情報提供は薬剤師または登録販売者に限られており、専門家が不在の際には販売できません。
2:× 一般用医薬品であるため、購入者の自己判断により購入可能です。医療用医薬品のように医師の処方箋や指示書、健康診断の結果を持参する必要はありません。
3:○ 第2類医薬品は、薬局のほか、店舗販売業の許可を受けた店舗(一般的なドラッグストアなど)でも購入することができます。
4:× 第2類医薬品は、要件を満たした店舗による「特定販売(インターネット等を用いた通信販売)」が法律で認められています。
5:× 尿糖検査薬(試験紙)は「医薬品」であるため、医薬品の販売業許可があれば販売可能です。高度管理医療機器等の販売業許可は必要ありません。(※ただし、指先等から採血して測る自己血糖測定器の「測定器本体」は高度管理医療機器・特定保守管理医療機器に該当するため、その販売には許可が必要です。)
問314,315


解答・解説
問314
正答:1,3
1:○ エサキセレノンは非ステロイド型ミネラルコルチコイド受容体ブロッカーです。アルドステロンの作用を阻害することでナトリウムと水分の再吸収を抑え、カリウムの排泄を抑制するため、薬理作用に関連する重大なリスクとして高カリウム血症が挙げられます。
2:× エサキセレノンの薬理作用に直接関連する主要なリスクとして、生殖発生毒性は挙げられていません。
3:○ エサキセレノンは降圧薬として使用されるため、その薬理作用(血圧低下作用)の延長として、過度な血圧低下によるめまいやふらつき等の「低血圧関連事象」が起こるリスクがあります。
4:× エサキセレノンの薬理作用としてQT延長を引き起こすことは知られていません。
5:× エサキセレノンの薬理作用として血栓塞栓症を誘発することはありません。
問315
正答:2,3
1:× 医薬品リスク管理計画(RMP)は、PMDA(独立行政法人医薬品医療機器総合機構)ではなく、その医薬品の「製造販売業者」が作成し、承認審査等を通じてPMDAが確認するものです。
2:○ RMPは一度作成して終わりではなく、市販後に収集された新たな副作用情報などから安全性の懸念が認められた場合には、必要に応じて随時、医薬品安全性監視計画やリスク最小化計画が見直されます。
3:○ RMPの「安全性検討事項」は、すでに明らかになっている「重要な特定されたリスク」、リスクの可能性がある「重要な潜在的リスク」、および妊婦や小児への影響など情報が不足している「重要な不足情報」の3つで構成されています。
4:× 患者向医薬品ガイドの作成や配布による情報提供は、リスクを減らすための「リスク最小化活動(追加的リスク最小化活動)」に分類されます。副作用情報の収集などを目的とする「医薬品安全性監視活動」ではありません。
5:× RMPにおける「リスク最小化活動」とは、医療従事者や患者への適切な情報提供(資材の作成など)や使用条件の設定により、臨床現場での副作用発現リスクを低減させるための活動です。製造工程における不純物管理などの品質管理活動はこれに含まれません。
問316,317


解答・解説
問316
正答:3,4
1:× リアルダ錠(メサラジン)と処方3のフィルゴチニブマレイン酸塩錠との間に、併用禁忌の規定はありません。
2:× プレドニゾロン錠とフィルゴチニブマレイン酸塩錠との間にも、併用禁忌の規定はありません(ただし、免疫抑制作用が過度に増強されるおそれがあるため、併用には注意を要します)。
3:○ フィルゴチニブは、重大な副作用として間質性肺炎を引き起こすおそれがあります。間質性肺炎の既往歴のある患者には慎重に投与する必要があるため、投与前の既往歴の確認は適切な対応です。
4:○ フィルゴチニブは動物実験において催奇形性が報告されており、「妊婦又は妊娠している可能性のある女性」には禁忌とされています。患者は35歳の女性であるため、妊娠の有無や今後の挙児希望について必ず確認する必要があります。
5:× フィルゴチニブに卵由来の成分は含まれておらず、卵アレルギーの患者に対する禁忌や注意喚起の記載はありません。(卵アレルギーの確認が必要なのは、プロポフォールやリゾチーム塩酸塩などです)。
問317
正答:1,2
1:○ 新医薬品の製造販売業者は、医薬品医療機器等法施行規則に基づき、原則として承認の日から2年間は半年ごとに、それ以降は再審査期間が終了するまで1年ごとに「安全性定期報告」を行う義務があります。
2:○ 再審査制度は、新医薬品が承認された後、一定期間(再審査期間)にわたって市販後の使用成績等(有効性・安全性)に関するデータを収集し、承認事項の再確認・再評価を行う制度です。
3:× 再審査期間中は、新薬の承認申請に用いられた臨床試験データなどが保護されるため(データ保護期間)、たとえ物質特許などの特許権が切れていたとしても、後発医薬品が承認・販売されることはありません。
4:× 指定された再審査期間は、その医薬品について小児用の用法・用量が追加された場合や、希少疾病用医薬品の指定を受けた場合などに延長されることがあります。
5:× 再審査申請のための使用成績調査や製造販売後臨床試験などは、「GPSP(医薬品の製造販売後の調査及び試験の実施の基準)」省令に従って実施しなければなりません。GVPは「製造販売後安全管理(副作用情報の収集や安全確保措置)」に関する基準であり、調査・試験の実施基準ではありません。
問318,319


解答・解説
問318
正答:1,4
1:○ 処方箋で「1日2回」と指示されている場合、自己判断で1日1回に減量すると十分な治療効果が得られない可能性があります。医師の指示通りに使用するよう指導することが適切です。
2:× タクロリムス軟膏は、ステロイド外用薬で懸念される眼圧上昇などの副作用が起こりにくいため、顔面や頸部、眼の周囲にも使用可能です(ただし、眼に入らないように注意して塗布します)。
3:× びらんや潰瘍、高度の腎障害のある患者には、経皮吸収が亢進して血中濃度が上昇し、腎障害などの全身性の副作用が発現するおそれがあるため、これらの部位への使用は「禁忌」とされています。
4:○ タクロリムス軟膏の特徴的な副作用として、使用開始初期(特に皮疹が重度な時)に、塗布部位の灼熱感、ほてり感、ヒリヒリ感などの皮膚刺激感が高頻度で現れます。通常、症状の改善とともにこれらの刺激感は消失していくことを事前に説明し、自己判断で中止しないよう指導することが重要です。
5:× 毛細血管拡張、皮膚萎縮、緑内障(眼の周囲への使用による眼圧上昇)などは、副腎皮質ステロイド外用薬の長期連用で注意すべき局所副作用です。タクロリムス軟膏ではこれらの副作用は起こりにくいことが特徴です。
問319
正答:1,2
1:○ 医薬品医療機器等法(薬機法)において、施錠(かぎを施すこと)が義務付けられているのは「毒薬」です。「劇薬」は他の物と区別して貯蔵すればよく、必ずしもかぎを施す必要はありません。
2:○ 薬機法第48条第1項により、業務上取り扱う毒薬または劇薬は、他の物(劇薬以外の物など)と明確に区別して貯蔵・陳列しなければならないと定められています。
3:× 薬局において毒薬・劇薬が盗難にあった場合、薬機法に基づく都道府県知事等への届出義務は規定されていません(※麻薬、向精神薬、覚醒剤、覚醒剤原料などの場合は届出義務があります)。
4:× 「白地に赤枠、赤字」で品名および「劇」の文字を記載しなければならないのは、劇薬の「直接の容器又は直接の被包(メーカーの包装など)」です(薬機法第44条)。患者に薬を渡す際に入れる「薬袋」には、この記載義務はありません。
5:× 毒薬や劇薬を廃棄する際、薬機法に基づく都道府県知事への事前の届出義務はありません(※麻薬や覚醒剤等の場合は、事前の届出や立会いが求められます)。
問320,321


解答・解説
問320
正答:1,3
1:○ 在庫不足等のため麻薬処方箋により急を要する調剤ができない場合、あらかじめ都道府県知事(本問では都知事)の許可(麻薬小売業者間譲渡許可)を受けた麻薬小売業者(薬局)間で、麻薬を譲り受けることが可能です。
2:× 麻薬処方箋には、患者の「氏名および住所」の記載が法的に義務付けられています(絶対的記載事項)。記載がない場合は、必ず処方医に疑義照会して確認する必要があります。
3:○ 麻薬譲渡証・譲受証のやり取りが必要なのは、麻薬卸売業者から麻薬小売業者へ譲り渡す場合など、麻薬営業者間の取引においてです。薬局が処方箋に基づき患者やその家族に麻薬を交付する際、譲受証を受け取る必要はありません。
4:× 麻薬管理者を置かなければならないのは、麻薬施用者が2人以上いる「麻薬診療施設(病院や診療所)」などです。薬局(麻薬小売業者)には麻薬管理者を置く義務はなく、麻薬小売業者(薬局開設者など)自身が管理の責任を負います。
5:× 薬局(麻薬小売業者)の免許は都道府県知事が与えますが、他都道府県に居住する患者の麻薬処方箋であっても、有効なものであれば調剤を拒否することはできず(応召義務)、調剤が可能です。
問321
正答:2,3
1:× 注射剤(特に麻薬)のシリンジのセッティングや交換は、感染防止や安全確保(過量投与の防止、ルートへの空気混入防止など)の観点から、医師や訪問看護師などの医療従事者が行います。家族にセットさせるよう指導するのは不適切です。
2:○ 電動式のPCAポンプは、患者や家族が誤って持続投与量(流速)などの設定を変更し、過量投与による呼吸抑制等の重大な事故が起きるのを防ぐため、パスワード等でロックされ、勝手に変更できないようになっています。
3:○ ロックアウトタイムとは、1回レスキュー(PCAボタン)を使用したあと、次に使用可能になるまでの休薬時間(本問では15分)のことです。この時間内に何度ボタンを押しても、過量投与を防ぐために薬剤は追加注入されない安全構造になっています。
4:× 薬剤師は在宅訪問(在宅患者訪問薬剤管理指導など)において、患家へ麻薬を持参し、服薬指導や保管状況の確認、ポンプへのセット(事前の調製)などを行うことができます。毎回家族に薬局まで取りに来させる必要はありません。
5:× モルヒネ塩酸塩注射液(シリンジ製剤)の保管条件は、一般的に「遮光・室温保存」です。冷蔵庫で保管する必要はありません。患家では、紛失や盗難を防ぐため、子供の手の届かない鍵のかかる保管箱等に入れて厳重に保管するよう指導します。
問322,323


解答・解説
問322(実務)
正答:2,4
1:× 処方1のエネオパNF2号輸液は「室温(1から30度)」で保管する薬剤です。冷蔵庫で保管する必要はありません。
2:○ 中心静脈栄養(TPN)は、カテーテルを通じて細菌が血液に入り込み、全身の感染症(敗血症など)を引き起こすリスクが非常に高い治療法です。薬剤の交換前やルートの操作前には、必ず手指の消毒を行うよう家族に徹底して指導する必要があります。
3:× 処方2の脂肪乳剤は、粒子の大きさが「0.2から0.5マイクロメートル」程度あります。一般的な輸液セットに付いている「0.22マイクロメートル」の精密フィルターを通すと、粒子が詰まってしまったり、乳剤が壊れたりするため、フィルターは通さずに投与します。
4:○ 在宅での24時間持続点滴において、入浴(特にお湯に浸かる場合)は感染のリスクや穿刺部の衛生管理が問題となります。、入浴時には一旦フーバー針を抜去し、刺入部を清潔に保った状態で入浴させ、入浴後に新しい針で再穿刺するという管理方法が、感染予防の観点から適切な指導内容となります。
5:× 使用済みのフーバー針は、血液が付着しており、かつ針刺し事故の危険がある「鋭利な感染性廃棄物」です。家庭ゴミとして捨てることは法律で禁じられています。必ず専用の耐貫通性容器(廃棄ボックス)に回収し、医療機関や薬局へ返却して処理してもらうよう指導します。
問323
正答:3,4
1:× 患者が新たに利用するのは「介護保険」です。介護保険料は40歳から支払いが義務付けられているものであり、サービスの利用を開始したからといって保険料がさらに増額される仕組みではありません。
2:× 介護保険から給付される1ヶ月あたりの上限(支給限度基準額)は、年齢ではなく、自治体の調査によって判定される「要介護度(要介護1から5)」によって区分されています。
3:○ 介護保険サービスの利用に際しての自己負担割合は、本人の所得に応じて「1割」「2割」「3割」のいずれかに決定されます。
4:○ 要介護認定を受けている患者に対して、薬剤師が自宅を訪問して服薬指導や薬学的管理を行う場合、医療保険の「在宅患者訪問薬剤管理指導料」ではなく、介護保険の「居宅療養管理指導費」が優先して適用されます。
5:× 居宅療養管理指導にかかる費用(薬剤師の訪問指導料)は、上述の通り「介護保険」が適用されますが、お薬そのものの代金(薬剤料)については、これまで通り「医療保険」が適用されます。すべてが介護保険になるわけではないため、この説明は誤りです。
問324,325


解答・解説
問324
正答:3,5
1:× 一過性脳虚血発作(TIA)は、血流の一時的な低下によって神経症状が出現するものの、短時間(通常24時間以内)で完全に消失するため、後遺症は残りません。アスピリンが追加された目的は、後遺症の治療ではなく、今後の脳梗塞の「発症抑制(二次予防)」です。
2:× 納豆などのビタミンKを多く含む食品の摂取制限が必要なのは、ビタミンK拮抗薬である「ワルファリン」です。アスピリンは抗血小板薬であり、ビタミンKの摂取による影響は受けません。
3:○ アスピリンは非ステロイド性抗炎症薬(NSAIDs)の一種であり、胃粘膜保護作用を持つプロスタグランジンの合成を阻害するため、消化性潰瘍(アスピリン潰瘍)を引き起こすリスクがあります。本患者は消化性潰瘍の既往があるため、再発には特に注意が必要です。
4:× アスピリンには解熱鎮痛作用がありますが、本患者に処方されている低用量(100mg)は主に抗血小板作用を期待して用いられるものであり、日常的な発熱や頭痛を完全に予防するものではありません。
5:○ アスピリンの抗血小板作用により、止血が困難になる(出血傾向)リスクがあります。そのため、出血を伴う手術や抜歯、内視鏡検査等を行う際には、事前に休薬(服用中止)が指示される場合があります。
問325
正答:1,3
1:○ 「調剤基本料」は、処方箋の受付1回につき算定される基本的な費用です。処方箋に記載されている薬剤の種類(処方3の追加など)や数が増減しても、調剤基本料そのものの点数が変わることはありません。
2:× 薬剤師が患者の症状や状況を踏まえて情報提供や服薬指導を行うことに対する費用は、調剤技術料ではなく「薬学管理料(服薬管理指導料など)」という項目で算定されます。
3:○ 「薬学管理料」は、患者の体質やアレルギー歴、併用薬、服薬状況などの情報を収集・分析し、それに基づく服薬指導を行った上で、その内容を薬剤服用歴(お薬手帳や薬歴)へ記録するといった一連の専門的な管理業務に対する評価(費用)です。
4:× 薬局の開局時間外や夜間・休日に処方箋を受け付けた場合に加算されるのは、「調剤基本料」に対する加算(時間外加算や夜間・休日等加算など)です。薬そのものの値段である「薬剤料」が割増しになるわけではありません。
5:× 健康保険法等に基づく医療保険制度において、診療報酬および調剤報酬の点数は「1点=10円」で計算されます。100円ではありません。
問326

解答・解説
問326
正答:1,2
1:○ ドキソルビシン塩酸塩リポソーム注射剤(ドキシル注)は、従来のドキソルビシン塩酸塩とは体内動態や副作用プロファイルが大きく異なるため、添付文書の警告欄にも「従来のドキソルビシン塩酸塩製剤の代替として使用しないこと」と明記されています。
2:○ 本剤はリポソームを形成するための添加剤として「水素添加大豆ホスファチジルコリン」等を含有しています。そのため、大豆由来の成分に対するアレルギー(過敏症)の既往がないか確認することは適切です。
3:× リポソーム化(PEG化)は、血中滞留性の向上および腫瘍組織への集積性向上(EPR効果)、ならびに心毒性の軽減などを目的としています。リポソーム化自体が補体を活性化し、インフュージョンリアクション(急性注入反応)を引き起こす原因となり得ます。
4:× ドキシル注の催吐性リスクは「軽度」に分類されます。デキサメタゾン、セロトニン5-HT3受容体遮断薬、タキキニンNK1受容体遮断薬の3剤併用療法は「高度催吐性リスク」の抗がん剤に対する制吐療法であり、本剤には過剰な前投与です。
5:× 投与中に血管外漏出が疑われた場合は、直ちに投与を中止し、適切な処置を行う必要があります。同一静脈から再度点滴を再開することは禁忌であり、再開する場合は別の静脈を選択します。
問327

解答・解説
問327
正答:1,3
1:○ 抗がん剤(細胞毒性抗がん剤)をバイアルから採取する際は、バイアル内を陽圧にすると針を抜く際に薬液が飛散・曝露する危険があるため、バイアル内を常に「陰圧」に保ちながら操作することが原則です。
2:× 医薬品の在庫管理の基本は、使用期限の「短い」ものから優先的に払い出す「先入先出法」です。
3:○ 箱を開封したばかりの輸液製剤であっても、製造時や輸送時の衝撃によってピンホール(微小な穴)が開き、液漏れや微生物の混入が起きている可能性があるため、使用前には必ず液漏れや異物の有無を確認します。
4:× 輸液製剤のゴム栓のシール(保護キャップ)は無菌性を担保するためのものです。これがはがれている場合、目視で異常がなくても無菌性が損なわれているおそれがあるため、調剤に使用してはいけません。
5:× 閉鎖式薬物移送システム(CSTD)は、抗がん剤などの危険薬物の調製・投与時に薬液の漏出やエアロゾルの発生を防ぎ、医療従事者の「職業曝露を防止する」ことを主目的として使用されます。無菌性の向上が主目的ではありません。
問328

解答・解説
問328
正答:1,2
1:○ 乳幼児がタバコを誤飲した場合、口の中にまだタバコの葉が残っていれば、速やかに指で掻き出して取り除くことが第一選択の対応です。
2:○ 誤飲した量(今回は2cm程度)、誤飲してからの経過時間、および現在の状態(顔色や嘔吐の有無など)を正確に把握・記録することは、医療機関を受診する際の重要な情報となります。
3:× 水や牛乳などの水分を飲ませると、タバコの葉からニコチンが溶け出し、胃腸からの吸収を急激に促進して重篤な中毒症状を引き起こす危険性があるため、絶対に飲ませてはいけません。
4:× 経口補水液を含むいかなる水分も、選択肢3と同様の理由でニコチンの溶出・吸収を促進するため、飲ませてはいけません。
5:× 薬用炭は毒物の吸着目的で医療機関において使用されることがありますが、一般用医薬品として市販されているものを保護者の判断で服用させることは推奨されません。状態に応じて医療機関を受診させることが優先です。
問329

解答・解説
問329
正答:3,5
1:× ラスミジタンコハク酸塩は片頭痛の「急性期治療薬」であり、すでに起きた痛みを鎮めるために使用します。痛みの予兆がある時点など、発作発現前に服用して発作を予防する効果は認められていません。
2:× ラスミジタンコハク酸塩は、1回目の服用で全く効果が認められなかった場合、同じ発作に対して追加服用しても有効性は確立していないため、追加投与は行わないこととされています。(※いったん痛みが消失した後に再発した場合の再投与は、1日総量200mg以内で2時間以上あければ可能です)。
3:○ ラスミジタンコハク酸塩は中枢神経系に移行しやすく、副作用として浮動性めまいや傾眠(眠気)が高頻度で報告されています。そのため、服用後は自動車の運転など危険を伴う機械の操作を避けるよう指導する必要があります。
4:× ラスミジタンコハク酸塩はセロトニン5HT1F受容体に選択的に作用する薬(ジタン系)であり、トリプタン系薬剤が持つ血管収縮作用5HT1B受容体作動作用)を持っていません。そのため、血管収縮に伴う胸の痛みや圧迫感などの心血管系副作用は現れにくいのが特徴です。
5:○ ラスミジタンコハク酸塩などの片頭痛急性期治療薬を月に何度も頻回使用(過剰使用)すると、かえって頭痛の頻度や重症度が増す「薬剤の使用過多による頭痛(薬物乱用頭痛)」を引き起こすおそれがあるため、適切な使用頻度を守るよう注意喚起することが重要です。
問330


解答・解説
問330
正答:2,3
1:× ドネペジル塩酸塩はアルツハイマー型認知症の進行抑制に用いられるコリンエステラーゼ阻害薬です。本患者にみられている血圧上昇、低カリウム血症、浮腫、ミオパチーなどの症状の原因とは考えにくいため、中止を提案するのは不適切です。
2:○ 抑肝散には構成生薬として「甘草(カンゾウ)」が含まれています。甘草の主成分であるグリチルリチン酸は、長期間服用や過量投与により、低カリウム血症、血圧上昇、浮腫、筋力低下などを特徴とする「偽アルドステロン症」を引き起こすことがあります。本患者の症状(血圧上昇、むくみ、しびれ、倦怠感、K値の著明な低下、ミオパチーを疑うCK値の上昇)は偽アルドステロン症の典型的な所見であるため、原因薬剤である抑肝散の中止を提案することが最も適切です。
3:○ 処方4に含まれるヒドロクロロチアジドはサイアザイド系利尿薬であり、副作用としてカリウムの排泄を促進し「低カリウム血症」を引き起こします。本患者はすでに重篤な低カリウム血症(K 2.3 mEq/L)を呈しており、症状をさらに悪化させる要因となっているため、配合錠の中止(カリウムに影響しにくい他の降圧薬への変更)を提案することが適切です。
4:× 本患者の血清カリウム値は 2.3 mEq/L と著しく低下しており、重篤な不整脈などを引き起こす危険な状態です。処方5の塩化カリウム徐放錠は低下したカリウムを補充するために必須の薬剤であり、減量や中止を提案してはいけません。
5:× フロセミドはループ利尿薬であり、ヒドロクロロチアジドと同様に尿中へのカリウム排泄を強力に促進します。低カリウム血症の患者に追加投与すると、さらにカリウム値が低下し命に関わる危険があるため、絶対に行ってはいけません。
問331

解答・解説
問331
正答:1,5
1:○ インシデントレポートは、医療現場で発生したヒヤリ・ハット事例や医療事故の状況を客観的に記録し、組織全体で共有・分析することで「再発防止」に役立てることを最大の目的として作成されます。
2:× インシデントレポートは医療機関の内部において安全管理や業務改善を図るための資料であり、保健所などの外部機関へ提出するものではありません。
3:× 医療現場におけるインシデントの中で、調剤過誤や与薬間違いなど「薬剤に関連するインシデント」は非常に多く報告されており、決してまれではありません。
4:× インシデントレポートはシステムの改善や再発防止を目的とするものであり、報告した個人や当事者の「責任追及」や処罰のために利用してはならないという大原則があります。
5:○ インシデントは、当事者だけでなく、それを発見した第三者(他のスタッフなど)が報告することも推奨されています。客観的な視点からの報告は再発防止に有用です。
問332

解答・解説
問332
正答:3,5
1:× イオパミドール(ヨード造影剤)と亜鉛サプリメントの間に、重大な相互作用や禁忌などの特段の注意喚起はありません。
2:× 閉所に対する恐怖(閉所恐怖症)は、長時間の狭い空間に入るMRI検査などでは重要な情報となりますが、CT検査は比較的短時間で開口部も広いため、造影剤(イオパミドール)の「薬剤自体の使用」にあたって優先して収集すべき特異的な情報ではありません。
3:○ 気管支ぜん息の患者は、ヨード造影剤に対する重篤な副作用(アナフィラキシーショックなど)を発現するリスクが高いため、「原則禁忌」または「慎重投与」とされています。したがって、喘息の既往歴の確認は極めて重要です。
4:× イオパミドールと脂質異常症治療薬の間に重大な相互作用はありません。(※糖尿病薬のビグアナイド系薬剤であれば、乳酸アシドーシスのリスクから休薬等の確認が必要です)。
5:○ イオパミドールは腎臓から排泄されるため、腎機能が低下している患者に投与すると造影剤腎症(腎機能障害の悪化)を引き起こすおそれがあります。投与前には必ず血清クレアチニンやeGFRなどの腎機能を確認する必要があります。
問333

解答・解説
問333
正答:1,3
1:○ 処方1のデノスマブ(RANKL阻害薬)は、重大な副作用として「顎骨壊死・顎骨骨髄炎」を引き起こすリスクがあります。これを予防・早期発見するため、投与開始前および投与中は定期的な歯科受診(口腔内管理)を受けるよう指導することが必須です。
2:× デノスマブが引き起こしやすい電解質異常は「低カルシウム血症」です。カリウム代謝に直接的な影響を与える薬剤ではないため、カリウムを積極的に摂取するよう指導するのは不適切です。
3:○ 処方1のデノスマブは強力な骨吸収抑制作用により血清カルシウム値を低下させ、重篤な低カルシウム血症を引き起こすリスクがあります。処方2のデノタスチュアブル配合錠(カルシウム・ビタミンD・マグネシウム配合剤)は、この低カルシウム血症(副作用)を予防・軽減する目的で併用処方されています。
4:× テタニー(手指のしびれや筋肉の痙攣など)は「低カルシウム血症」の症状です。処方2の薬剤はカルシウムを補充する薬であるため、副作用として懸念されるのはテタニーではなく、過剰摂取による「高カルシウム血症」です。
5:× 処方2のデノタス「チュアブル」配合錠は、その名の通り、かみ砕くか、口中で溶かして服用する剤形です。そのまま飲み込むと消化管での崩壊・吸収が不十分になる可能性があるため、そのまま服用させる指導は誤りです。
問334

解答・解説
問334
正答:1,3
1:○ 高カロリー輸液(処方1)にはビタミン剤が配合されています。ビタミンB2などは光によって分解されやすいため、変質を防ぐために遮光カバーでバッグを覆って投与する必要があります。
2:× 脂肪乳剤(処方2)の粒子径は「0.2から0.5マイクロメートル」程度です。0.22マイクロメートルの精密フィルターを通すと、粒子が詰まってしまったり、乳剤が破壊されたりするため、フィルターを通さないか、孔径の大きい(1.2マイクロメートルなど)フィルターを使用します。
3:○ 脂肪乳剤は浸透圧が血漿とほぼ等しく(等張に近い)、血管への刺激が少ないため、末梢静脈からの投与が可能です。
4:× 非タンパク質カロリー(NPC)と窒素量(N)の比(NPC/N比)を計算すると約192となります。
【計算式】
・非タンパク質カロリー:ブドウ糖(180g × 4kcal) + 脂肪(200kcal) = 920kcal
・窒素量:アミノ酸(30g × 0.16) = 4.8g
・NPC/N比:920 ÷ 4.8 = 約191.7
したがって「400程度」という説明は誤りです。通常、術後の侵襲期は150から200程度に設定されます。
5:× 検査値の血清クレアチニンは0.72mg/dL、BUNは17.0mg/dLであり、腎機能は正常範囲内です。アミノ酸の減量を提案する根拠はありません。
問335
解答・解説
問335
正答:4
必要な電解質濃度と浸透圧から、各製剤の量を求めます。
1:生理食塩液の量
目標のナトリウム(Naプラス)は77mEq/Lです。生理食塩液のNaプラス濃度は154mEq/Lなので、半分の500mLが必要となります。(77 ÷ 154 = 0.5L)
2:塩化カルシウム注射液(0.5mol/L)の量
目標のカルシウム(Ca2プラス)は3mEq/Lです。
・塩化カルシウム(CaCl2)は1molで2Eq(2000mEq)のカルシウムイオンを生じます。
・0.5mol/L製剤は、1Lあたり1000mEqのカルシウムを含みます。
・3mEq必要なので、3mLが必要となります。(3 ÷ 1000 × 1000mL = 3mL)
※ここまでの計算で、塩化ナトリウム(77mEq)と塩化カルシウム(3mEq)を合わせると、塩素(Clマイナス)は目標通りの80mEqとなります。
3:50%ブドウ糖注射液の量
全体の浸透圧を300mOsm/Lにするための残りの浸透圧を計算します。
・生理食塩液(500mL)由来:154mEq/L × 0.5L × 2(イオン2個分) = 154mOsm
・塩化カルシウム(3mL)由来:0.5mol/L × 0.003L × 3(イオン3個分) × 1000 = 4.5mOsm
・残り必要な浸透圧:300 -(154 + 4.5) = 141.5mOsm
・ブドウ糖は非電解質なので、141.5mOsm = 141.5mmol です。
・ブドウ糖の重さ:141.5mmol × 180(分子量) = 25470mg(約25.5g)
・50%液(100mLに50g含有)での液量:25.5g ÷ 0.5 = 51mL
これに最も近い数値は「50.9mL」です。
4:注射用水の量
全量1000mLから、これまでの合計(500.7 + 3.0 + 50.9)を引いた残り「約445.4mL」となります。
これらすべての条件に合致するのは「選択肢4」の組み合わせです。
問336

解答・解説
問336
正答:3
1:× サリチルアミドは解熱鎮痛成分であり、本患者の持病(前立腺肥大症)に対して直接の禁忌ではありません。
2:× アセトアミノフェンは解熱鎮痛成分であり、前立腺肥大症に対して禁忌ではありません。
3:○ PL配合顆粒に含まれる「プロメタジンメチレンジサリチル酸塩」は、第1世代抗ヒスタミン薬であり、強力な抗コリン作用を併せ持ちます。この抗コリン作用が膀胱排尿筋を弛緩させ、逆に尿道括約筋を収縮させるため、前立腺肥大症などの下部尿路閉塞性疾患がある患者では尿閉(尿が出なくなる状態)を誘発するおそれがあり、禁忌に指定されています。患者がナフトピジル(α1遮断薬)を服用していることから前立腺肥大症であると判断できます。
4:× デキストロメトルファン臭化水素酸塩水和物は非麻薬性鎮咳薬であり、前立腺肥大症に対して禁忌ではありません。
5:× アンブロキソール塩酸塩は去痰薬であり、前立腺肥大症に対して禁忌ではありません。
問337

解答・解説
問337
正答:1,3
1:○ ニトログリセリンは極めて高い脂溶性を持つため、ポリ塩化ビニル(PVC)製の輸液セットやバッグに吸着し、投与量が減少してしまいます。そのため、吸着の少ないポリエチレン、ポリブタジエン、ポリプロピレンなどを用いた「PVCフリー」のセットを使用する必要があります。
2:× ジアゼパム注射液は水に溶けにくいため、プロピレングリコールなどの非水溶性溶媒を用いて製剤化されています。これを大量の輸液で希釈すると、溶媒の濃度が下がり、ジアゼパムが結晶として析出するため適切ではありません。
3:○ リン酸塩を含む輸液(アミノ酸輸液など)にグルコン酸カルシウムなどのカルシウム製剤を混合すると、難溶性の「リン酸カルシウム」が生成され、沈殿や白濁が生じます。特に高カロリー輸液(TPN)の調製において注意すべき配合変化です。
4:× 注射用アムホテリシンBリポソーム製剤は、電解質(ナトリウムやカリウムなど)を含む溶液と混合すると、リポソームの構造が破壊され沈殿を生じます。希釈には生理食塩液ではなく、5%ブドウ糖注射液を用いる必要があります。
5:× オメプラゾールナトリウム注射剤は、主薬を溶解させるために強アルカリ性に調整されています。これを「酸性」の注射剤や輸液と混合すると、pHが低下して主薬の溶解度が下がり、白濁や変色を起こします。アルカリ性の注射剤との混合であれば、通常この機序による白濁は起こりません。
問338,339


解答・解説
問338
正答:3,4
1:× エピペン(アドレナリン)注射液は無色澄明な溶液であり、使用前によく振る必要はありません。
2:× 注射部位は、太ももの外側(大腿外側広筋)です。臀部(お尻)への注射は、誤って血管内に注入されたり、神経を損傷したりするリスクがあるため推奨されません。
3:○ 緊急時には、ズボンなどの衣服の上からでも太ももの外側に直接注射することが可能です。
4:○ 太ももの外側に対して、注射器を垂直に立てて強く押し付けるようにして針を刺します。
5:× エピペンは1回限りの使い切り製剤です。注射後、シリンジ内に薬液が残っていても、再度使用することはできません。
問339
正答:2,4
1:× 食物依存性運動誘発アナフィラキシー(FDEIA)は、特定の食品(本症例では小麦)の摂取と、その後の運動が組み合わさることで発症します。屋内・屋外といった場所は関係ありません。
2:○ 小麦を含む食品を摂取した場合は、少なくとも2〜4時間は運動を避けるよう指導することが、発症予防において最も重要です。
3:× 運動中の水分補給は全身状態の維持には重要ですが、食物依存性運動誘発アナフィラキシーの発症を直接予防する効果はありません。
4:○ アナフィラキシーはいつどこで起こるか予測できないため、緊急時に備えてエピペンを常に携帯(常時携帯)させることが必須です。
5:× FDEIAは「食品単独」の摂取では無症状であることが多いため、必ずしも小麦の「完全除去」が必要とは限りません。原因食品を摂取した際の「運動制限」が管理の基本となります。
問340

解答・解説
問340
正答:4,5
1:× イブプロフェンは痛み止め(NSAIDs)であり、胃を荒らす可能性があります。胃腸が弱いという相談者に対して、ストレス性の下痢の第一選択としては不適切です。
2:× タンニン酸アルブミンは牛乳由来の成分を含んでいます。この男性には「牛乳アレルギー」があるため、ショック症状などを起こす危険があり、絶対に勧めてはいけません。
3:○ 木クレオソートは下痢止めでであり。適している。
4:○ ロートエキスが腸の異常な動きを抑え、タンニン酸ベルベリンが粘膜を保護します。通勤時や試験前などの「急な便意」を伴う下痢によく使われる組み合わせです。
5:×トリメブチンは、腸の動きが活発すぎる時は抑え、鈍い時は高めるという「調整」を行う薬です。ストレスや緊張による腹痛や下痢(過敏性腸症候群のような症状)に非常に効果的です。ただし、OTCの場合は医師より過敏性腸症候群の診断・治療を受けた人のみ使用することができるため、今回は既往歴がないことから使用できない。
問341
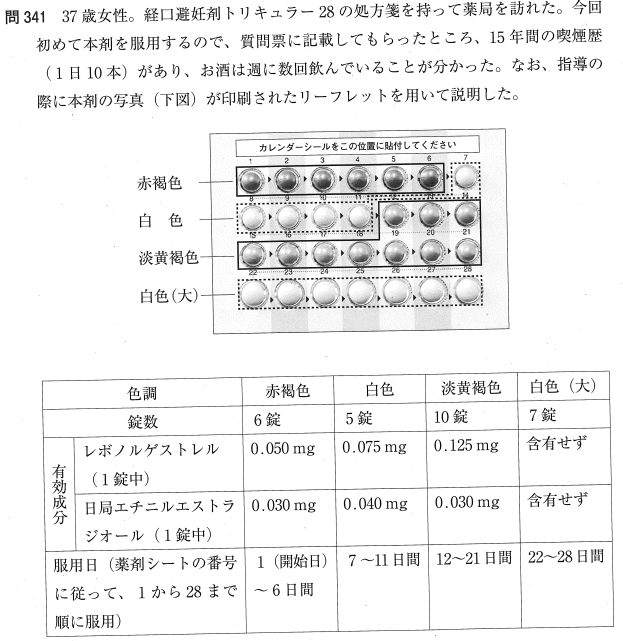

解答・解説
問341
正答:3,5
1:× 経口避妊薬(ピル)は排卵を抑制して妊娠を防ぐものであり、HIVや梅毒などの性感染症(STD)を予防する効果はありません。性感染症予防にはコンドームの使用が必要です。
2:× 初めて服用を開始する場合、確実に避妊効果を得るために、原則として「月経が始まった日(第1日目)」から服用を開始します。月経が「終了した日」からではありません。
3:○ 第22日目からの白色(大)錠剤は有効成分を含まない偽薬であり、通常この服用期間中に消退性出血(月経様の出血)が起こります。習慣を維持し次周期の飲み始めを遅らせないため、出血があっても最後まで飲み切る必要があります。
4:× 副作用として軽度のむくみ(浮腫)が生じることがありますが、自己判断での過度な水分摂取制限は推奨されません。極端な水分制限は脱水を引き起こし、かえって血栓症のリスクを高めるおそれがあります。
5:○ 35歳以上で喫煙する女性が経口避妊薬を服用すると、心筋梗塞や脳卒中などの重大な心血管系障害のリスクが高まります。本患者は37歳であり喫煙習慣(1日10本)があるため、服用に際しては禁煙することが強く推奨されます(1日15本以上の場合は禁忌となります)。
問342

解答・解説
問342
正答:2,3
1:× パニツムマブ(抗EGFR抗体)は、RAS遺伝子が「野生型(変異がないタイプ)」の大腸がんにのみ効果があります。遺伝子に変異がある場合には効果が期待できないため、変異型であることを確認して使用するのは誤りです。
2:○ イリノテカンの活性代謝物(SN-38)は、UGT1A1という酵素で代謝されます。この酵素の活性が低い遺伝子型を持つ患者では、薬の血中濃度が上がりすぎてしまい、重篤な骨髄抑制(白血球減少など)が起こるリスクが高まります。
3:○ レボホリナートは、フルオロウラシル(5-FU)が酵素と結合するのを助ける働きがあります。これにより、フルオロウラシルの抗腫瘍効果を強めることができるため、併用されます。
4:× フルオロウラシル(5-FU)は、生理食塩液やブドウ糖注射液のどちらに混ぜても安定しており、配合変化による沈殿などは起こりません。混和を避ける必要はありません。
5:× フルオロウラシルの持続点滴(46時間など)を行う際は、血管痛の防止や、患者が動ける範囲を広げるために、腕の末梢静脈ではなく「中心静脈(CV)ポート」から投与するのが一般的です。
問343

解答・解説
問343
正答:2
1:× フェンタニル貼付剤(貼り薬)は、貼ってから血中濃度が安定するまでに12時間から24時間ほどかかります。貼ってすぐに速やかな効果が得られるわけではありません。
2:○ オキシコドン徐放錠からフェンタニル貼付剤へ切り替える際は、オキシコドンの「最後の服用」と同時に貼り始めるのが基本です。これにより、飲み薬の効果が切れる頃に貼り薬の効果が立ち上がり、痛みの空白期間をなくせます。
3:× 貼り薬からの吸収量は「体温が上がったとき」に増えます。この患者の体温は36.2度と平熱であるため、バイタルサインから吸収量が増加すると判断することはできません。
4:× 突発的な痛みに対するレスキュー薬としては、通常、使い慣れた速放性の飲み薬(オキシコドン経口液など)が検討されます。フェンタニル舌下錠は、他の薬剤で調整が難しい場合などに検討される選択肢です。
5:× フェンタニルは皮膚から吸収されて全身に回ることで効くため、痛む場所に直接貼る必要はありません。胸、背中、上腕などの皮膚がきれいな場所に貼ります。
問344

解答・解説
問344
正答:2,5
1:× 飲酒試験(抗酒薬を飲んだ後の反応を確認するテスト)では、ごく少量のアルコールを摂取させて、顔が赤くなる、動悸がするといった不快な反応をあえて体験させます。入院前のような大量を飲ませることは非常に危険です。
2:○ アルコール依存症の治療において「断酒」は絶対条件です。治療プロセスである飲酒試験以外の場面でアルコールを摂取してはいけません。
3:× ジスルフイラム(抗酒薬)は、アルコールを分解する酵素を邪魔して、飲んだときにわざと不快な症状を起こさせる薬です。アルコールの離脱症状(禁断症状)を和らげる効果はありません。
4:× 依存症の場合、一度でも飲むと元の状態に戻ってしまうリスクが高いため、退院後も「少量から始める」のではなく、完全な断酒を継続するよう指導します。
5:○ ジスルフイラムを飲んでいる間は、わずかなアルコールにも反応します。ヘアトニック、アフターシェーブローション、香水などのアルコールを含む化粧品の使用で、皮膚から吸収されて症状が出る可能性があるため、避けるよう伝えます。
問345

解答・解説
問345
正答:4,5
1:× 治験のルールブックである「治験実施計画書(プロトコール)」を作成するのは、製薬会社(依頼者)や治験責任医師の役割です。CRC(治験コーディネーター)が作成することはありません。
2:× GLPは動物などを使った「非臨床試験」の基準です。ヒトを対象とする治験は「GCP」という基準に従って行われます。
3:× 治験審査委員会(IRB)は、治験をやっていいかどうかを客観的に判断する組織です。CRCは委員会の事務的なサポートを行うことはありますが、自分自身が実施の可否を判断する委員ではありません。
4:○ 医師が患者に治験の内容を説明して同意を得る際(インフォームド・コンセント)、その場に立ち会って難しい言葉を補足説明したり、患者の質問に答えたりして、理解を助ける業務を行います。
5:○ 治験がスケジュール通りに進むよう、患者の来院日を調整したり、検査の予約を入れたりといった進行管理の全般を担当します。
※万が一誤りがあった場合、その結果については責任を負いかねますので、予めご了承ください。








