【解説付き】111回薬剤師国家試験 問246~問285 実践 薬理・薬剤 解答解説


問246,247


解答・解説
問246
正答:3
1:× 薬剤感受性試験の結果において、ピペラシリンは「Resistant(耐性)」と判定されているため、治療薬として選択することは誤りです。
2:× 一般的な誤嚥性肺炎に対する抗菌薬の投与期間は1から2週間程度です。30日以上の長期にわたる投与は、耐性菌の出現や副作用のリスクを高めるため不適切です。
3:○ 処方2のイトラコナゾール経口液1%は、口腔咽頭カンジダ症に対して局所での作用と全身的な作用の両方を期待して用いられます。そのため、薬液を約20秒間口腔内に含み、全体に行き渡らせた後に飲み込むように指導するのが適切です。
4:× フルカリック輸液は総合ビタミン・糖・アミノ酸・電解質を含む高カロリー輸液であり、浸透圧が非常に高くなっています。末梢静脈から投与すると静脈炎などを引き起こすため、中心静脈から投与する必要があります。
5:× ジフェンヒドラミンは抗ヒスタミン薬ですが、抗コリン作用も有するため、口渇(唾液分泌低下)や嚥下機能の低下を招き、むしろ誤嚥のリスクを増大させます。誤嚥時の対応としては不適切です。
問247
正答:1, 3
1:○ 処方1のアンピシリン(ペニシリン系抗菌薬)は、細菌の細胞壁合成過程において、ペプチド鎖の架橋形成を触媒する酵素であるトランスペプチダーゼ(ペニシリン結合タンパク質)を阻害し、抗菌作用を示します。
2:× 2型トポイソメラーゼ(DNAジャイレースなど)を阻害するのは、ニューキノロン系抗菌薬(レボフロキサシンなど)の作用機序です。
3:○ 処方2のイトラコナゾール(アゾール系抗真菌薬)は、真菌の細胞膜の主成分であるエルゴステロールの生合成経路において、ラノステロールC-14脱メチル化酵素を阻害します。
4:× 1,3-ベータ-D-グルカン合成酵素を阻害し、細胞壁合成を阻害するのは、キャンディン系抗真菌薬(ミカファンギンなど)です。
5:× スクアレンエポキシダーゼを阻害するのは、アリルアミン系抗真菌薬(テルビナフィンなど)です。
問248,249


解答・解説
問248
正答:3, 5
1:× ビタミンCがレボドパの作用を直接的に減弱させるという明確な証拠はありません。鉄剤とビタミンCを併用することで鉄の吸収を助けることはありますが、本問のレボドパの作用減弱とは無関係です。
2:× ビタミンB6はレボドパの末梢でのドパミンへの変換を促進するため、脳内への移行量を減少させて作用を減弱させます。ただし、処方2は脱炭酸酵素阻害薬(カルビドパ)との配合錠であるため、この影響は受けにくくなっています。いずれにせよ「作用を増強させるため」という記述は誤りです。
3:○ 処方2のレボドパ製剤は、鉄剤と消化管内で難溶性のキレート(錯体)を形成し、吸収が著しく低下します。患者は鉄分含有サプリメントを服用しているため、吸収低下を防ぐ目的で同時服用を避けるよう指導することは適切です。
4:× レボドパ製剤は、血中濃度を厳密に管理する治療薬物モニタリング(TDM)の対象薬物ではないため、来院当日に絶食を指示することはありません。
5:○ 処方1のプラミペキソール(非麦角系ドパミン受容体作動薬)および処方2のレボドパ製剤は、いずれも重大な副作用として前兆のない「突発的睡眠」や「傾眠」を引き起こすおそれがあります。そのため、危険を伴う機械の操作や車の運転を避けるよう注意喚起することが必須です。
問249
正答:2, 5
1:× ドパミンD2受容体を遮断する薬物(定型抗精神病薬など)は、パーキンソン病の症状を誘発または悪化させるため禁忌です。
2:○ ウェアリング・オフ現象の改善には、アデノシンA2A受容体遮断薬(イストラデフィリンなど)が用いられます。線条体でA2A受容体を遮断することでGABA作動性神経の過剰な興奮を抑え、ドパミン神経系の働きを補完します。
3:× セロトニン5-HT1受容体刺激薬(トリプタン系薬剤など)は片頭痛の治療に用いられ、パーキンソン病の治療には用いられません。
4:× セロトニントランスポーター阻害薬(SSRIなど)は抗うつ薬として用いられ、ウェアリング・オフ現象の直接的な改善機序ではありません。
5:○ カテコール-O-メチルトランスフェラーゼ(COMT)阻害薬(エンタカポンなど)は、末梢におけるレボドパの代謝酵素であるCOMTを阻害することで血中半減期を延長させ、脳内への移行量を持続的に増加させることにより、ウェアリング・オフ現象を改善します。
問250,251


解答・解説
問250
正答:2
1:× メトトレキサート(処方1)は免疫抑制作用を持つため、感染リスクが高まるという情報共有は適切です。(本問は「適切でないもの」を選ぶため×となります)
2:○ トファシチニブ(処方4)は重大な副作用として感染症や消化管穿孔などが知られていますが、「出血傾向」を引き起こすという代表的な副作用はありません。したがって、この情報共有は適切ではありません。(これが正解)
3:× トファシチニブは細胞性免疫を抑制するため、帯状疱疹の発生リスクを上昇させるという情報共有は適切です。
4:× トファシチニブは動物実験で催奇形性が報告されており、投与終了後も少なくとも1月経周期は適切な避妊を行うよう指導することは適切です。
5:× トファシチニブは主に肝臓の薬物代謝酵素であるシトクロムP450(CYP3A4)によって代謝されるため、併用薬に注意するという情報共有は適切です。
問251
正答:3, 5
1:× IL-6受容体に結合して炎症反応を抑制するのは、トシリズマブなどの抗IL-6受容体抗体です。処方1から4の薬物には該当しません。
2:× 抗原提示細胞表面のCD80/CD86に結合し、T細胞の共刺激シグナルを抑制するのは、アバタセプトです。処方1から4の薬物には該当しません。
3:○ トファシチニブ(処方4)は、細胞内のシグナル伝達に関与するヤヌスキナーゼ(JAK)を阻害することで、サイトカインによる刺激伝達を遮断し、リンパ球の活性化を抑制します。
4:× カルシニューリンを阻害し、ヘルパーT細胞におけるIL-2の産生を抑制するのは、シクロスポリンやタクロリムスなどの免疫抑制薬です。
5:○ メトトレキサート(処方1)は、細胞内でジヒドロ葉酸還元酵素を阻害することで葉酸代謝を拮抗し、チミジル酸などの合成を阻害してリンパ球の増殖を抑えます。
問252,253


解答・解説
問252
正答:2, 5
1:× 処方3(フロセミド等)による低カリウム血症が、レバミピド(胃粘膜保護薬)により増強されるという相互作用や機序はありません。
2:○ NSAIDs(ロキソプロフェン)、ARB(テルミサルタン)、利尿薬(処方3)の3剤併用は「トリプルワミー」と呼ばれ、急性腎障害(AKI)のリスクを著しく高めます。これを回避するため、腎血流低下作用の少ないアセトアミノフェンへの変更提案は非常に適切です。
3:× ダパグリフロジン(SGLT2阻害薬)は浸透圧利尿作用を持ち、むしろ体液貯留(浮腫)を軽減する方向に働くため、心不全治療として有用です。「浮腫を発現するため」という理由は誤りです。
4:× エプレレノンは心不全に有用ですが、患者の腎機能(クレアチニンクリアランス 48.6 mL/min)が低下している状態での安易な増量は、致死的な高カリウム血症のリスクを高めるため不適切です。
5:○ 処方3のダパグリフロジンは尿糖を増加させるため、尿路感染症のリスクが高まります。発症時の対応として抗菌薬(レボフロキサシンなど)を考慮することは薬学的管理として妥当です。
問253
正答:3, 5
1:× ネプリライシンを阻害して心房性ナトリウム利尿ペプチド(ANP)の心保護作用を増強するのは、サクビトリルバルサルタン(ARNI)の作用機序です。
2:× ナトリウム・カリウム-ATPaseを阻害して心筋細胞内のカルシウム量を増加させるのは、ジゴキシンなどの強心薬の作用機序です。
3:○ 処方3のダパグリフロジン(SGLT2阻害薬)は、近位尿細管においてナトリウム-グルコース共輸送体2を阻害し、糖とナトリウムの再吸収を抑制します。
4:× アドレナリン・ベータ1受容体を遮断してレニン分泌を抑制するのは、ビソプロロールなどのベータ遮断薬の作用機序です。
5:○ 処方3のエプレレノン(ミネラルコルチコイド受容体拮抗薬)は、集合管においてミネラルコルチコイド受容体(アルドステロン受容体)を遮断し、上皮性ナトリウムチャネルの発現を抑制することで利尿作用を示します。
問254,255

解答・解説
問254
正答:1
1:○ 患者が服用しているダビガトランエテキシラート(直接トロンビン阻害薬)の抗凝固作用を緊急手術前に速やかに中和するための特異的拮抗薬は、イダルシズマブ(モノクローナル抗体製剤)です。
2:× プロタミンは、ヘパリンの抗凝固作用を中和する薬物です。
3:× 乾燥濃縮人プロトロンビン複合体は、主にワルファリン服用中の重篤な出血時などに使用されます。
4:× アンデキサネット アルファは、直接作用型第Xa因子阻害薬(アピキサバンやリバーロキサバンなど)の特異的中和薬です。
5:× メナテトレノン(ビタミンK2)は、ワルファリンの抗凝固作用に対する拮抗薬ですが、効果発現までに時間を要します。
問255
正答:2, 4
1:× インスリン受容体の刺激は血糖降下作用などを引き起こしますが、直接的な強心作用はありません。
2:○ グルカゴンは、心筋の特異的なグルカゴン受容体を刺激し、アデニル酸シクラーゼを活性化して細胞内cAMPを増加させることで強心作用を示します。ベータ受容体を介さないため、ベータ遮断薬(ビソプロロール)服用中の患者にも有効です。
3:× 過分極活性化環状ヌクレオチド(HCN)チャネルを阻害するのはイバブラジンであり、心拍数を低下させる薬で強心作用はありません。
4:○ ホスホジエステラーゼIII(PDE III)を阻害する薬物(ミルリノンなど)は、cAMPの分解を抑制して細胞内cAMP濃度を上昇させ、ベータ受容体を介さずに強心作用を示します。
5:× アデニル酸シクラーゼを阻害すると、細胞内cAMP濃度が低下するため、心筋の収縮力はむしろ抑制されます。
問256,257


解答・解説
問256
正答:1, 3
1:○ 血液検査の結果、血液pH(7.39)および重炭酸イオン(24.1 mEq/L)が基準値内であり、酸塩基平衡が正常に保たれています。これは処方1の炭酸水素ナトリウム錠により代謝性アシドーシスが適切に補正されている状態であるため、内服継続が必要であることを伝えるのは適切です。
2:× 血液透析導入後も、腎機能が完全に回復するわけではないため、水分、塩分、カリウムなどの食事制限は引き続き必要です。
3:○ 処方3(アムロジピン、オルメサルタン)および処方4(ドキサゾシン)はいずれも降圧薬です。特にドキサゾシン(アルファ1受容体遮断薬)は起立性低血圧(立ちくらみ)を起こしやすいため、複数の降圧薬を併用している患者には注意喚起を行うことが適切です。
4:× 処方5のアセトアミノフェンは解熱鎮痛薬の頓服であり、過量投与による肝障害等を防ぐため、通常4から6時間以上の投与間隔を空ける必要があります。1時間での繰り返し服用は不適切です。
5:× 処方3のダプロデュスタット(腎性貧血治療薬)は、血液透析導入後も腎臓でのエリスロポエチン産生低下が続くため、治療は継続する必要があります。
問257
正答:5
1:× 電位依存性L型カルシウムチャネルを遮断するのは処方3のアムロジピンですが、高カリウム血症の直接の原因ではありません。
2:× 低酸素誘導因子-プロリン水酸化酵素(HIF-PH)を阻害するのは処方3のダプロデュスタットですが、高カリウム血症の主原因とはなりません。
3:× ビタミンD受容体を刺激するのは処方3のアルファカルシドールです。腸管からのカルシウム吸収を促進するため高カルシウム血症の原因にはなりますが、高カリウム血症の原因ではありません。
4:× アドレナリン・アルファ1受容体を遮断するのは処方4のドキサゾシンですが、設問は「処方1から3に含まれる薬物」と指定しているため該当しません。
5:○ 処方3のオルメサルタン(ARB)は、アンジオテンシンIIのAT1受容体を遮断することで副腎からのアルドステロン分泌を抑制します。これにより腎集合管でのカリウム排泄が減少し、高カリウム血症(検査値 5.9 mEq/L)を引き起こす原因となります。
問258,259


解答・解説
問258
正答:3
1:× コルヒチンは痛風発作の初期に投与して炎症を抑える薬であり、血清尿酸値を下げる作用はありません。
2:× ベンズブロマロンは尿酸排泄促進薬ですが、重篤な肝機能障害の副作用があるため、すでにASTやALTなどが上昇し肝機能異常を呈している本患者には不適切です。
3:○ 検査値から尿中尿酸排泄量が正常値を下回っている「尿酸排泄低下型」と判断できるため、尿酸排泄促進薬が適しています。ドチヌラドは肝障害のリスクが少ない新規の尿酸排泄促進薬であり、アロプリノール(肝機能障害が疑われる)からの変更先として最も適切です。
4:× トピロキソスタットは「尿酸生成抑制薬」です。本患者は排泄低下型であるため、第一選択としては排泄促進薬が望ましいです。
5:× フェブキソスタットも「尿酸生成抑制薬」であり、同様の理由で最適ではありません。
問259
正答:2, 4
1:× キサンチンオキシダーゼを阻害するのは、アロプリノールなどの尿酸生成抑制薬の作用機序です。
2:○ ドチヌラドなどの尿酸排泄促進薬は、腎臓の近位尿細管の刷子縁膜に存在する尿酸トランスポーターURAT1を選択的に阻害します。
3:× 微小管の形成を阻害し、好中球の遊走を抑制するのは、コルヒチンの作用機序です。
4:○ URAT1を阻害することにより、近位尿細管における原尿中から血液中への尿酸の再吸収が阻害され、尿中への排泄が促進されます。
5:× 尿酸排泄促進薬は、尿酸の「分泌」を阻害するのではなく、「再吸収」を阻害することで排泄を促します。
問260,261


解答・解説
問260
正答:1, 2
1:○ 処方2のブリモニジン(アルファ2受容体作動薬)は、点眼薬であっても全身に移行して中枢のアルファ2受容体を刺激し、交感神経活動を抑制することで、めまいや低血圧、眠気などの副作用を引き起こすことがあるため注意喚起は適切です。
2:○ 複数の点眼薬を併用する場合、先に点眼した薬液が後から点眼した薬液によって洗い流されるのを防ぐため、原則として5分以上の間隔を空けて点眼するよう指導します。
3:× 目の周りの皮膚が黒っぽくなる(色素沈着)のは、処方1のラタノプロスト(プロスタグランジン誘導体)の代表的な副作用です。
4:× 結膜嚢(目薬を保持できる空間)の容積はごくわずかであるため、点眼は1回1滴で十分です。2滴以上点眼しても溢れ出るだけであり、全身に吸収されて副作用を起こすリスクが高まるため不適切です。
5:× 点眼直後にまばたきを繰り返すと、薬液が鼻涙管を通じて鼻腔や全身に流れやすくなり、局所効果の減弱や全身性副作用のリスクにつながるため、点眼後はまばたきをせず静かに目を閉じるよう指導します。
問261
正答:2, 4
1:× プロスタノイドFP受容体を刺激する機序は、すでに処方されているラタノプロストと同じです。
2:○ ニプラジロールなどのアルファ・ベータ遮断薬は、アドレナリン・ベータ受容体を遮断して房水産生を抑制するとともに、アルファ1受容体を遮断してぶどう膜強膜流出経路からの房水排出を促進します。これはラタノプロストやブリモニジンとは異なる作用機序です。
3:× アドレナリン・アルファ2受容体を刺激する機序は、すでに処方されているブリモニジンと同じです。
4:○ リパスジルなどのRhoキナーゼ阻害薬は、Rhoキナーゼを阻害して線維柱帯細胞の細胞骨格を変化(弛緩)させることで、主経路である線維柱帯-シュレム管流出経路からの房水排出を促進します。これも異なる作用機序です。
5:× イソプロピルウノプロストンは、BKチャネル(大コンダクタンスカルシウム依存性カリウムチャネル)を「開口(活性化)」して房水排泄を促進します。「遮断して」という記述が誤りです。
問262,263


解答・解説
問262
正答:2, 4
1:× 処方2のアンブロキソール塩酸塩は、気道粘膜における漿液性分泌を「増加」させ(減少させるのではない)、線毛運動を亢進させることで去痰作用を示します。
2:○ 処方4のアセトアミノフェンは、視床下部の体温調節中枢に作用して皮膚血管を拡張させ、熱放散を促進することにより解熱作用を示します。
3:× 知覚神経のATP P2X3受容体を遮断して神経興奮を抑制するのは、慢性咳嗽治療薬のゲーファピキサントなどの作用機序です。処方3のデキストロメトルファンは、延髄の咳嗽中枢を直接抑制する非麻薬性鎮咳薬です。
4:○ 処方1のラニナミビルオクタン酸エステル水和物は、吸入後に活性代謝物となり、インフルエンザウイルスのノイラミニダーゼを阻害します。これにより、感染細胞からのウイルスの遊離・放出を抑制します。
5:× 痰中のムチンのジスルフィド結合を開裂させて粘度を低下させるのは、アセチルシステインなどの作用機序です。処方2のカルボシステインは、粘液構成成分を正常化することで去痰作用を示します。
問263
正答:1, 4
1:○ インフルエンザ罹患時には、抗インフルエンザウイルス薬の種類や服用の有無にかかわらず、急に走り出すなどの異常行動が報告されています。そのため、発熱から少なくとも2日間は小児・未成年者が一人にならないよう保護者に指導することは必須です。
2:× 処方1の吸入粉末剤(イナビル)は、吸入器を水平に保ち、正面を向いて勢いよく深く吸入する必要があります。下を向いたまま吸入すると薬剤が気道へ十分に到達しないおそれがあるため誤りです。
3:× 吸入ステロイド薬とは異なり、口腔カンジダ症予防などのために吸入直後にうがいをすることは必須ではありません(口内の粉っぽさを取るためにうがいをすること自体は問題ありません)。
4:○ 処方3のデキストロメトルファンは、副作用として眠気を催すことがあるため、転倒などの危険を避けるために事前に説明しておくことは適切な対応です。
5:× 小児のインフルエンザに伴う発熱に対してロキソプロフェンナトリウムなどのNSAIDsを使用すると、重篤な合併症であるインフルエンザ脳症の発症や重症化のリスクを高めるおそれがあります。アセトアミノフェンが第一選択薬であり、変更の提案は極めて不適切です。
問264,265


解答・解説
問264
正答:2, 3
1:× トラスツズマブの3週間隔投与レジメンにおいて、1コース目(初回)は負荷投与量として8 mg/kgを投与し、2コース目以降は維持投与量として6 mg/kgに「減量」します。「増量」は誤りです。
2:○ 処方1のデノスマブは、重大な副作用として低カルシウム血症があります。その初期症状として「手足のしびれ」や「口の周りのしびれ」が現れる可能性があるため、注意喚起は適切です。
3:○ ドセタキセルはタキサン系の抗がん薬であり、血管外へ漏出した際に局所の重篤な炎症や組織壊死を引き起こすおそれがある「壊死起因性抗がん薬」に分類されます。漏出時には直ちに局所処置を行う必要があります。
4:× ペルツズマブの1コース目の投与時間は、インフュージョン・リアクションのリスクを評価するため、必ず60分かけて投与します。短縮はできません。
5:× 患者はアルコール過敏症ですが、今回使用されるドセタキセルは「エタノール無添加」の製剤であるため、禁忌には該当せず、変更の必要はありません。
問265
正答:1, 4
1:○ ドセタキセルは、細胞骨格を形成する微小管の脱重合を阻害することで細胞分裂を停止させます。この微小管の機能障害は末梢神経における軸索輸送の障害を引き起こすため、副作用である末梢神経障害(しびれ等)の発現に直接関連しています。
2:× DNAトポイソメラーゼIを阻害するのは、イリノテカンなどの作用機序です。
3:× B細胞上のCD20抗原に結合してB細胞の機能を低下させるのは、リツキシマブなどの作用機序です。
4:○ デノスマブはRANKLに結合して破骨細胞の分化・活性化を抑制し、骨吸収を抑制します。この作用により血液中へのカルシウム放出が抑制されるため、副作用である低カルシウム血症(しびれ等)の発現に関連しています。
5:× 血管内皮細胞増殖因子受容体(VEGFR)に結合し、血管新生を阻害するのは、ラムシルマブなどの作用機序です。
問266,267


解答・解説
問266
正答:3
1:× リバーロキサバンもP-糖タンパク質およびCYP3A4の基質であるため、これらを強力に阻害するイトラコナゾールとの併用は禁忌であり、変更先として不適切です。
2:× メチルジゴキシンもP-糖タンパク質の基質です。イトラコナゾールの阻害作用により、メチルジゴキシンの血中濃度は「上昇」し、ジギタリス中毒のリスクが高まります。「低下する」という記述は誤りです。
3:○ 処方1のダビガトランエテキシラートと処方3のイトラコナゾールは併用禁忌です。ダビガトランの血中濃度が上昇し重大な出血リスクを招くため、P-糖タンパク質阻害作用を持たないテルビナフィン塩酸塩に変更する提案が最も適切です。
4:× イトラコナゾールのカプセル剤は、胃酸が存在し胆汁酸が分泌される食後(食直後)に服用することで吸収が良くなります。空腹時(朝食前)に変更すると吸収が低下するため不適切です。
5:× イトラコナゾールがビソプロロールの薬効に与える影響は小さく、一時中止の必要性はありません。
問267
正答:4
1:× ダビガトランエテキシラートの体内動態に、肝臓のOATP1B1は主たる関与をしていません。
2:× UGT1A1はビリルビンなどのグルクロン酸抱合に関わる酵素であり、今回の相互作用の主機序ではありません。
3:× ダビガトランエテキシラートは、シトクロムP450(CYP)による代謝をほとんど受けません。イトラコナゾールはCYP3Aを強力に阻害しますが、これがダビガトランの血中濃度上昇の理由ではありません。
4:○ ダビガトランエテキシラートは消化管のP-糖タンパク質の基質です。イトラコナゾールが消化管におけるP-糖タンパク質を阻害することで、ダビガトランの消化管管腔への汲み出しが抑制され、体内への吸収量が増加して血中濃度が上昇します。
5:× イトラコナゾール自体は胃内pHの上昇によって自身の吸収が落ちますが、これがダビガトランの血中濃度を上昇させる機序ではありません。
問268,269


解答・解説
問268
正答:5
1:× アスピリンは「抗血小板薬」であり、主に動脈血栓の予防に用いられます。深部静脈血栓症の治療には不適切です。
2:× エドキサバンは乳汁中への移行が報告されていることや臨床データが不足していることから、授乳婦には投与を避けることとされており、第一選択としては不適切です。
3:× シロスタゾールは「抗血小板薬」であり、静脈血栓症の治療には不適切です。
4:× アピキサバンもエドキサバンと同様に、乳汁移行性の懸念から授乳婦には投与を避けることとされています。
5:○ ワルファリンカリウムは乳汁中への移行が極めて少ないことが知られており、乳児への影響はほとんどないとされているため、授乳を継続しながらの服用薬として最も適切です。
問269
正答:1, 5
1:○ ワルファリンは弱酸性薬物です。母乳のpH(約7.0から7.2)は血漿(約7.4)に比べてわずかに酸性です。pH分配仮説によれば、弱酸性薬物は母乳側へ移行しにくくなります。
2:× 弱塩基性薬物は、母乳側でイオン化してトラップされやすいため、血漿中よりも母乳中に濃縮されやすく、乳汁移行性が高くなる傾向があります。ワルファリンは弱酸性薬物です。
3:× 高分子薬物(分子量1000以上など)は細胞膜を透過しにくく乳汁移行性が低くなりますが、ワルファリンの分子量は約308であり、高分子薬物には該当しません。
4:× ワルファリンは水溶性の高い薬物ではなく、脂溶性の高い薬物です。
5:○ ワルファリンは血漿タンパク結合率が非常に高く(約99%)、生体膜を通過できる「遊離型」の割合が極めて少ないため、乳汁へ移行しにくくなります。
問270,271


解答・解説
問270
正答:3
1:× 消化管吸収の低下が血中濃度低下の主たる機序ではありません。
2:× 血漿タンパク結合率の低下が主たる機序ではありません。
3:○ カルバペネム系抗菌薬(メロペネムなど)は、肝臓等で生成されたバルプロ酸のグルクロン酸抱合体を加水分解して元の遊離型バルプロ酸に戻す酵素を阻害します。これによりバルプロ酸への再変換が妨げられ、尿中へ排泄されやすくなる結果、血中濃度が急激に低下します。
4:× 水酸化体の生成能の低下が主たる機序ではありません。
5:× グルクロン酸抱合体の尿細管再吸収の低下が主たる機序ではありません。
問271
正答:4
1:× てんかん治療薬であるバルプロ酸を自己判断または急激に中止すると、てんかん重積状態などの重篤な発作を引き起こす危険性が極めて高いため不適切です。
2:× メロペネムとバルプロ酸は併用禁忌であるため、バルプロ酸を増量して対応することは認められておらず、非常に危険です。
3:× 併用禁忌状態を放置して継続することは不適切です。
4:○ てんかんのコントロールを維持しつつ重症感染症の治療を行うため、バルプロ酸の服用を継続し、抗菌薬をバルプロ酸と相互作用を持たないペニシリン系のタゾバクタム・ピペラシリンに変更する提案が最も適切です。
5:× カルバマゼピンは主に部分発作に有効な薬剤であり、患者の「全般発作型てんかん」には無効であったり発作を悪化させたりするおそれがあるため不適切です。また、抗てんかん薬の切り替えには時間がかかります。
問272,273


解答・解説
問272
正答:4
1:× プロベネシドがホリナートの肝取り込みを阻害するわけではありません。
2:× ホリナートがプロベネシドの尿細管再吸収を阻害するわけではありません。
3:× メトトレキサートがプロベネシドの肝代謝を阻害するわけではありません。
4:○ プロベネシドは腎臓の近位尿細管の有機アニオントランスポーターを阻害し、メトトレキサートの尿細管分泌を阻害します。これによりメトトレキサートの血中濃度が著しく上昇して副作用のリスクが高まるため、アロプリノールへ変更されたと考えられます。
5:× プロベネシドが阻害するのはメトトレキサートの「分泌」であり、「再吸収を促進」するわけではありません。
問273
正答:1, 3
1:○ 大量メトトレキサート療法では重篤な副作用を防ぐため、投与開始48時間後などの血中濃度を測定し、メトトレキサートが安全な域まで消失しているかを確認することが不可欠です(TDM)。
2:× ホリナートカルシウムは正常細胞に対する毒性を軽減する目的で投与されますが、メトトレキサートと同時に開始すると腫瘍細胞に対する抗がん作用まで打ち消してしまうため、投与終了後一定時間空けてから開始します。
3:○ メトトレキサートは酸性尿中で結晶化して析出し、急性腎障害を引き起こすリスクがあります。これを予防するため、十分な補液とともに炭酸水素ナトリウムを投与し、尿pHを7.0以上のアルカリ性に維持することが極めて重要です。
4:× フロセミドなどの利尿薬による急激な利尿は、脱水を引き起こしメトトレキサートの血中濃度を上昇させるリスクがあるため、原則として避けるべきです。
5:× アモキシシリンなどのペニシリン系抗菌薬は尿細管分泌で競合し、メトトレキサートの血中濃度を上昇させるおそれがあるため、安易な追加提案は不適切です。
問274,275


解答・解説
問274
正答:3
1:× 動脈血pHが7.25と基準値を下回っているため、アルカローシスではなくアシドーシスです。
2:× 血中ケトン体が陰性であるため、糖尿病ケトアシドーシスは否定されます。
3:○ pHが低下し、アニオンギャップが基準値より開大しており、さらに乳酸値が203 mg/dLと著しく高値を示していることから、乳酸アシドーシスが生じていると明確に診断できます。
4:× PaCO2の低下および呼吸数増加は、代謝性アシドーシスを補正しようとする呼吸性の代償反応(クスマウル大呼吸)であり、原発性の呼吸性アルカローシスではありません。
5:× 遠位型尿細管性アシドーシスは、通常アニオンギャップが正常な代謝性アシドーシスを呈するため不適切です。
問275
正答:6
1:× ダパグリフロジンの消化管吸収量の増大が乳酸アシドーシスの原因となることはありません。
2:× メトホルミンの消化管吸収量の異常増大が乳酸アシドーシスの主原因とは考えられません。
3:× ダパグリフロジンは主に肝臓で代謝されますが、それが乳酸アシドーシスの原因ではありません。
4:× メトホルミンは未変化体のまま腎排泄されるため、肝代謝の低下は血中濃度上昇の主原因にはなりません。
5:× ダパグリフロジンの腎排泄の低下が直接的な血中濃度上昇の主因ではなく、症状とも結びつきません。
6:○ メトホルミンは大部分が未変化体のまま腎臓から排泄される薬物です。高齢、脱水(シックデイ)、併用薬の影響で腎機能が急激に悪化(血清クレアチニン値上昇)した結果、メトホルミンの腎排泄が低下して血中に蓄積し、乳酸アシドーシスを引き起こしたと考えられます。
問276,277


解答・解説
問276
正答:2, 4
1:× 水性溶剤である「注射用生理食塩液」を用いて希釈調製しているため、非水性点眼剤ではなく「水性点眼剤」です。
2:○ 点眼剤は結膜嚢などに適用する「無菌の製剤」と定義されているため、院内で調製する場合も無菌的に調製する必要があります。
3:× 生理食塩液で希釈しているため、調製した製剤の浸透圧は涙液とほぼ等張(約300 mOsm/L付近)となり、約600 mOsm/L(高張)にはなりません。
4:○ 点眼剤において、発熱性物質を検出する「エンドトキシン試験法」への適合は規定されていません(注射剤などでは規定されています)。
5:× 涙液中のナトリウムイオンに応答してゲル化し、滞留性を高める基剤(ジェランガムなど)は本製剤の添加物に含まれていません。
問277
正答:2, 3
1:× 薬効が感じられないからといって自己判断で点眼量を増やすと、局所および全身性の副作用リスクが上昇するため、絶対に避けるよう指導します。
2:○ アトロピンの抗コリン作用により散瞳が起こり、まぶしさを感じやすくなるため、日中の生活への影響を避ける目的で就寝前に点眼するよう指導するのは適切です。
3:○ 点眼された薬液の一部は鼻涙管を通って全身に吸収されます。アトロピンの全身移行による動悸や頭痛、口渇などの抗コリン作用の副作用が現れる可能性があるため注意喚起します。
4:× 既承認の医薬品を適応外の目的(近視進行抑制)のために院内で独自に調製したものであり、このような適応外使用による健康被害は原則として医薬品副作用被害救済制度の対象外となります。
5:× 低濃度アトロピン点眼薬を用いた小児の近視進行抑制治療は、公的医療保険の適用として承認されておらず自費診療となります。
問278,279


解答・解説
問278
正答:2, 4
1:× Infusion reactionも副作用として報告されていますが、患者特有の背景から特異的にリスクが高まるものとは言えません。
2:○ トラスツズマブ デルクステカンの極めて重大な副作用として間質性肺疾患があります。本患者は胸壁や鎖骨上窩への「放射線治療」の既往があり、胸部への放射線照射歴は間質性肺疾患の発現リスクを高める要因となります。
3:× 下痢も副作用としてありますが、患者背景から特異的にリスクが高まるものではありません。
4:○ トラスツズマブを含む抗HER2療法は心毒性を有します。直前の治療で投与された「ドキソルビシン(アントラサイクリン系抗がん薬)」の投与歴は、心機能低下のリスクを増大させる明確な因子です。
5:× 末梢神経障害も副作用としてありますが、この患者の放射線やドキソルビシンの投与歴から最優先に考慮すべきリスクとは異なります。
問279
正答:3, 5
1:× 抗体と薬物は、ペプチドリンカーを介して安定な「共有結合」で結ばれています。非共有結合ではありません。
2:× トラスツズマブ デルクステカンは独自のリンカー技術により、抗体1分子あたり約8個の薬物が結合しています。結合薬物数は1ではありません。
3:○ 抗体部分が標的となる腫瘍細胞表面のHER2受容体に特異的に結合することで、薬物を選択的に腫瘍組織へ送達する能動的ターゲッティング製剤です。
4:× 抗体薬物複合体(ADC)は高分子化合物であるため、受動輸送ではなく、受容体を介した「エンドサイトーシス」によって細胞内に取り込まれます。
5:○ HER2受容体に結合して細胞内に取り込まれた後、リソソームへ移行し、リソソーム内の酵素によってリンカーが切断されることで薬物が遊離し、効果を発揮します。
問280,281

解答・解説
問280
正答:2, 4
1:× 処方1(リピッドマイクロスフィア製剤)と処方2(アミノ酸・電解質輸液)を混注すると、pHの変化や電解質の影響で乳剤の破壊(凝集や粗大化)が起こるおそれがあるため、混注は避けるか、投与直前での混合または別ルートでの投与が必要です。
2:○ 処方2の維持輸液は通常2時間程度で投与しますが、本患者は82歳と高齢で体重も軽く、重度の血管疾患を抱えています。心不全や急激な血糖変動、水分負荷のリスクを軽減するため、投与速度をさらに緩徐にする提案は適切です。
3:× アルプロスタジルは糖尿病患者に対して禁忌ではありません。むしろ、糖尿病に伴う末梢血行障害の治療にも広く用いられます。
4:○ アルプロスタジルは強力な血管拡張作用を持つため、一過性の血圧低下が生じる可能性があります。投与中は血圧の変動に注意し、監視することが必須です。
5:× アルプロスタジル注射用は生理食塩液または5%ブドウ糖注射液で希釈することが指定されており、生理食塩液による配合変化(乳剤破壊)は生じません。
問281
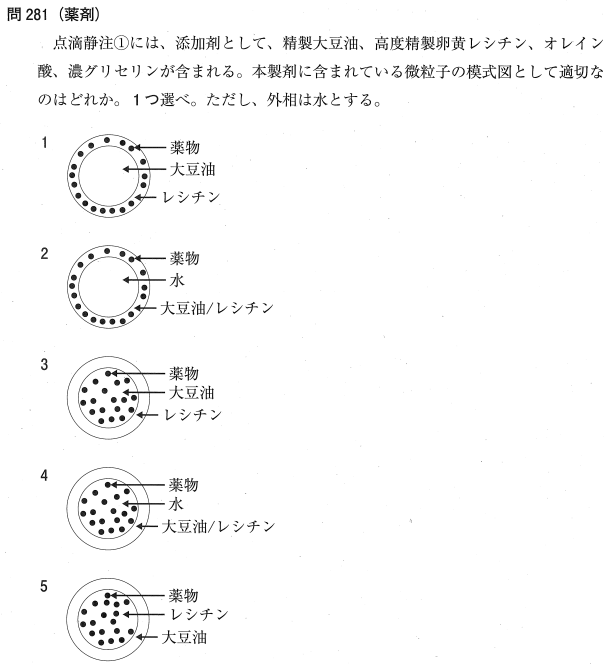
正答:3
1:× 薬物が油滴の表面(レシチン層)に局在している図ですが、リピッドマイクロスフィアの薬物分布とは異なります。
2:× 内部に水相を持つリポソーム(閉鎖小胞)のような図です。本製剤の内部は水ではなく油(大豆油)です。
3:○ アルプロスタジル注射用はリピッドマイクロスフィア(水中油型エマルション)製剤です。油相(内相)である「精製大豆油」の油滴表面を界面活性剤の「卵黄レシチン」が覆い、水中に分散しています。脂溶性薬物であるアルプロスタジルは、この油滴の内部(大豆油中)に溶解・封入されているため、この図が適切です。
4:× 内相が水となっており、油中水型(W/O)エマルションのような構造です。点滴静注用は血液(水相)と混ざるため外相は水(O/W型)でなければなりません。
5:× 薬物が外相(水)側に偏って分布している不適切な構造図です。
問282,283


解答・解説
問282
正答:2, 3
1:× 飲み忘れた場合は、その日の服用は避け、翌日の起床時に通常通り1回分を服用するよう指導します。気づいたときに食後などに服用しても十分な効果が得られません。
2:○ 処方2のセマグルチド錠は胃からの吸収を可能にする特殊な製剤ですが、胃内容物や多量の水があると吸収が著しく低下します。そのため、1日の最初の飲食前に、空腹の状態で、コップ約半分の水(約120 mL以下)とともに服用するよう指導することが必須です。
3:○ セマグルチドなどのGLP-1受容体作動薬の重大な副作用として「急性膵炎」があります。初期症状として嘔吐を伴う持続的な激しい腹痛が現れることがあるため、異常を感じたら直ちに受診するよう指導することは適切です。
4:× 服用開始初期に特有の副作用としてQT延長症候群が出やすいという事実はありません。主に注意すべきは胃腸障害です。
5:× GLP-1受容体作動薬は、胃排泄遅延作用や中枢性の食欲抑制作用を持つため、体重増加ではなく体重減少が起きやすい薬剤です。
問283
正答:3, 5
1:× 本剤は「素錠」であり、腸溶性コーティングは施されていません(腸ではなく胃で吸収させるためです)。
2:× ステアリン酸マグネシウムは一般的な錠剤の「滑沢剤(粉の付着防止)」として添加されるもので、エマルション形成や拡散性向上を目的としたものではありません。
3:○ 吸収促進剤であるSNAC(サルカプロザートナトリウム)が、錠剤周辺の胃内局所のpHを一時的に上昇(中和)させることにより、酸性下で働くペプシンの活性を低下させ、ペプチドであるセマグルチドの酵素的分解を防ぎます。
4:× ポビドンは一般的な「結合剤」です。胆汁分泌促進作用はなく、本剤は腸管ではなく胃で吸収されます。
5:○ 胃に食物などの内容物がある状態で服用すると、SNACによる局所的なpH上昇効果や吸収促進効果が胃内容物や多量の水分によって希釈・阻害され、セマグルチドの吸収が著しく減弱します。
問284,285

解答・解説
問284
正答:1, 4
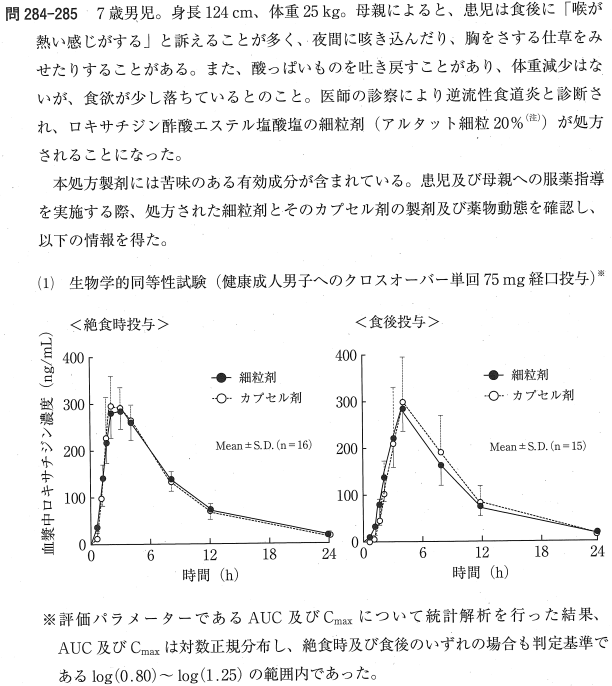
1:○ 資料(1)の記載において、細粒剤とカプセル剤の評価パラメーター(AUC及び最高血中濃度)の統計解析結果が、生物学的同等性試験の判定基準である log(0.80) から log(1.25) の範囲内であったと明記されているため、両製剤は生物学的に同等です。
2:× グラフにおいて、絶食時と食後のいずれの条件でも細粒剤とカプセル剤の血漿中濃度推移はほぼ重なっており、細粒剤がカプセル剤よりも食事の影響を受けやすいという事実はありません。
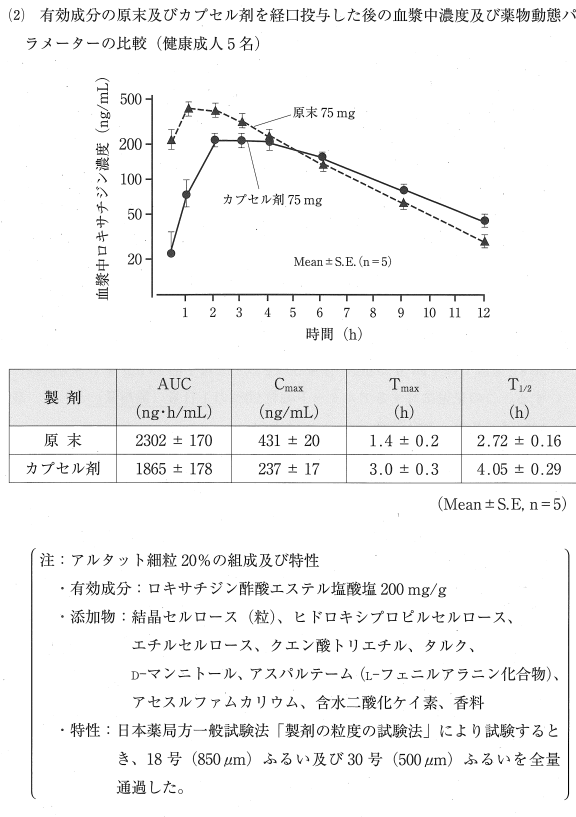
3:× 資料(2)の表において、カプセル剤は原末(速放性)と比較して最高血中濃度が低く、最高血中濃度到達時間が延長していることから徐放化されているとわかります。細粒剤はカプセル剤と生物学的に同等であるため、細粒剤も徐放性の製剤です。
4:○ 添加物として水不溶性高分子であるエチルセルロース(コーティング剤)や、アスパルテームなどの甘味剤が含まれています。リード文の「苦味のある有効成分」という情報と併せると、これらにより苦味がマスキングされていると判断できます。
5:× 細粒剤には徐放化や苦味マスキングのためのコーティングが施されているため、微粉砕するとコーティング膜が破壊され、急激な血中濃度上昇や強い苦味の発現を招きます。微粉砕してはいけません。
問285
正答:4
1:× 計算結果と一致しません。
2:× 製剤濃度を考慮せず、有効成分量(75 mg)の数値をそのまま g(グラム)に見立ててしまった場合の誤答と考えられます。
3:× 計算結果と一致しません。
4:○ 患児は体重25 kgであるため、用法・用量の基準「体重30 kg未満では1回37.5 mgを1日2回経口投与する」に該当します。1日あたりの有効成分量は 37.5 mg × 2回 = 75 mg となります。処方される「アルタット細粒20%」は製剤1 g中に有効成分を200 mg含有しているため、必要な1日量(製剤量)は 75 mg ÷ 200 mg/g = 0.375 g と計算できます。
5:× 計算結果と一致しません。
※万が一誤りがあった場合、その結果については責任を負いかねますので、予めご了承ください。









